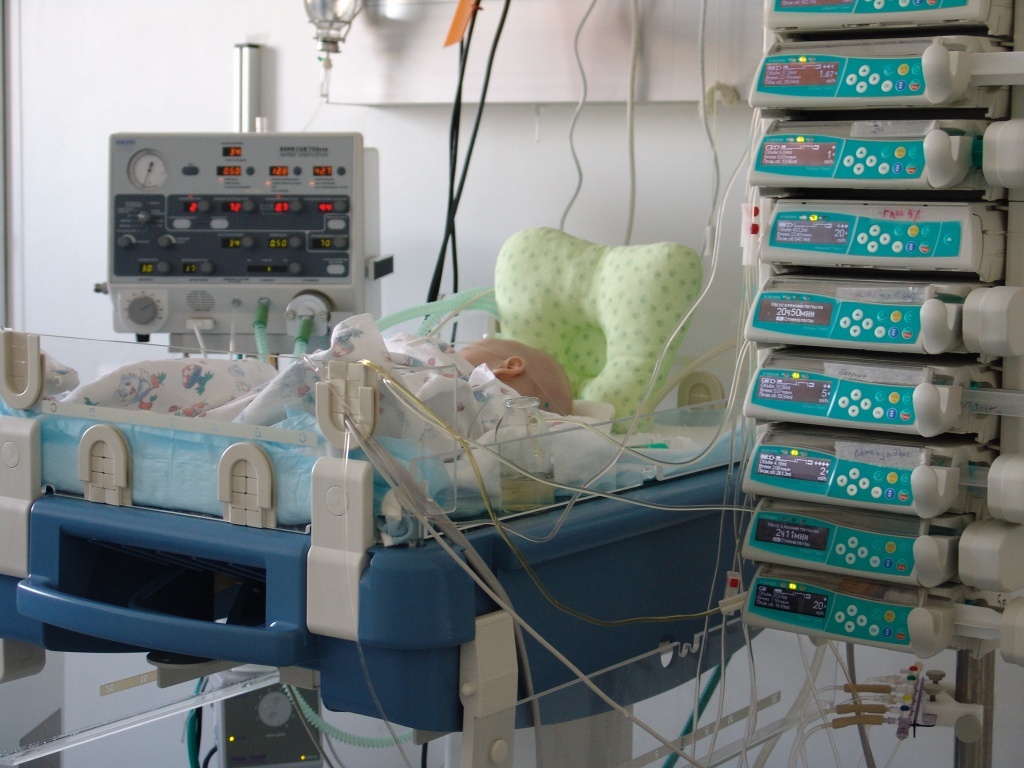
No More Pain & No More Loss
15 февраля
Международный день детей, больных раком
Международный день детей, больных раком

БОЛЬШЕ НИКАКОЙ БОЛИ БОЛЬШЕ НИКАКИХ ПОТЕРЬ
Интернет-издание «Фонтанка.ру» и благотворительный фонд AdVita продолжают совместный проект «Доброе дело». На этот раз мы исследовали вопросы лечения детского рака в Петербурге; пообщались с руководителями отделений крупнейших клиник, записали, на какие симптомы родителям стоит обратить внимание; уточнили у психолога, как общаться с людьми, оказавшимися в подобной ситуации; встретились с семьей, чью жизнь полностью изменила победа над раком.
Международная ассоциация родителей детей, больных раком – Childhood Cancer International (CCI) 17 лет назад предложила раз в год жителям всей Земли подумать о детях, которые болеют раком. Родители сформулировали очень простую вещь: эти дети имеют право, чтобы их лечили самым лучшим способом. Слоганы Международного дня детей, больных раком, в 2019 году – "No More Pain" & "No More Loss": «Больше никакой боли» и «Больше никаких потерь». На сайте организации опубликовано обращение родителей к правительствам, медикам, обществу, и оно о том, что у детей есть права:
- на раннюю и точную диагностику;
- на доступ к жизненно важным лекарственным средствам;
- на надлежащее и качественное медицинское лечение;
- на лечение без боли и страданий;
- а в случае невозможности излечения - право ребенка на смерть без боли.
По статистике Всемирной организации здравоохранения, рак является одной из ведущих причин смертности детей и подростков во всем мире. Ежегодно он диагностируется у примерно 300 000 детей в возрасте до 19 лет. К счастью, дети болеют раком в тысячу раз реже, чем взрослые, и детский рак лечится гораздо лучше, чем взрослый. К сожалению, уровень выживаемости прямо зависит от экономических показателей стран: в государствах с высоким уровнем доходов от рака излечивается свыше 80% заболевших детей, во многих странах с низким уровнем дохода этот показатель составляет лишь 20%. В России, несмотря на все трудности, статистика стремительно приближается к стандартам развитых стран.
В России ежегодно заболевает около 3,5 тысяч детей. По данным профессора Маргариты Белогуровой (КНПЦ специализированных видов помощи (онкологический), онкологические диагнозы в нашем городе ставятся не более чем 150 детям в год. Петербургские специалисты в борьбе с болезнью добились потрясающих успехов. Например, с 1990 по 2014 год выживаемость детей с острым лимфобластным лейкозом выросла с 10 до 85%, с неходжкинскими лимфомами – с 30 до 91%. В городе в настоящий момент работает два городских отделения и детские отделения в трех федеральных клиниках, которые принимают детей со всей России.
В России ежегодно заболевает около 3,5 тысяч детей. По данным профессора Маргариты Белогуровой (КНПЦ специализированных видов помощи (онкологический), онкологические диагнозы в нашем городе ставятся не более чем 150 детям в год. Петербургские специалисты в борьбе с болезнью добились потрясающих успехов. Например, с 1990 по 2014 год выживаемость детей с острым лимфобластным лейкозом выросла с 10 до 85%, с неходжкинскими лимфомами – с 30 до 91%. В городе в настоящий момент работает два городских отделения и детские отделения в трех федеральных клиниках, которые принимают детей со всей России.
Как говорить с родителями, у которых болеют дети?
Нет единых правил оказания помощи, и то, что для одних будет подспорьем, для других может оказаться ненужным или вредным. Но некоторые общие моменты все-таки есть. Как действовать в таких ситуациях - рассказывает психолог София Баркова, которая постоянно общается с подопечными фонда AdVita и их родственниками.
«Из-за качества препаратов мы можем скатиться в бездну»
Маргарита Белогурова рассказала «Фонтанке» о том, почему достижения российских детских онкологов сейчас находятся под угрозой, кто и как помогает врачам держать планку, как от онкологической настороженности не перейти к канцерофобии, и что делать родителям, если их ребенку поставили онкологический диагноз.
Зачем нужна трансплантация костного мозга?
О том, почему незнакомый человек на другом конце света может оказаться нам роднее любимой бабушки и чем для пациентов могут быть опасны далекие вулканы, рассказала ведущий специалист в области трансплантации костного мозга НИИ Детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой ПСПбГМУ им. акад. И.П.Павлова Людмила Зубаровская.
Чем отличается лечение рака у детей и взрослых
Какие симптомы должны стать тревожным звонком для родителей? Как и насколько успешно сегодня лечат онкогематологические заболевания у детей? На эти и другие вопросы отвечает Юлия Диникина, заведующая детским онкогематологическим отделением Национального Медицинского Исследовательского Центра им. В. А. Алмазова.
«В больнице я поняла, насколько нужна и важна работа медицинского персонала»
В семье Кокаревых двое детей — сестры-близнецы Юля и Аня. В два года Юля заболела: рабдомиосаркома мягких тканей. Боль, тяготы лечения, расставание с любимой сестрой — Юля прошла через все это с невероятной для ребенка стойкостью.
Как говорить с родителями, у которых болеют дети?
Самое первое и главное, что нужно знать: болезнь ребенка — это испытание для родителей. С этим все мы справляемся очень по-разному, переживание горя крайне индивидуально. Поэтому нет единых правил оказания помощи, и то, что для одних будет подспорьем, для других может оказаться ненужным или вредным. Но некоторые общие моменты все-таки есть. Как действовать в таких ситуациях –рассказывает психолог София Баркова, которая постоянно общается с подопечными фонда AdVita и их родственниками.

София Баркова, психолог
Переживание горя индивидуально
Нужно ли предлагать свою помощь? Конечно, да. Если можете и готовы, предлагайте! И желательно совершенно конкретную: бытовая помощь, помощь с работой, с оформлением документов (зачастую приходится собирать много разных справок, носить их по инстанциям), любая другая.
Всегда лучше спросить прямо, в какой помощи человек нуждается, и предлагать ее тоже прямо. В том числе и финансовую, и помощь со сбором средств, если вы готовы этим заняться. Можно сказать: «Я понимаю, что в вашей ситуации должны быть очень нужны деньги. Буду рад(а) помочь, у меня есть опыт ведения групп в соцсетях/ знакомства/ такая-то сумма, которые я хочу вам предложить».
Но помните про индивидуальные пути переживания горя. Приготовить еду раз в неделю, сводить старшего ребенка в секцию — для одной мамы это будет спасением, а другая, может быть, «выдыхает» именно во время готовки или поездки со старшим ребенком на английский. Значит, ей нужно что-то другое. Принимать помощь может быть трудно. Предложите свои услуги второй раз, если вам показалось, что человек отказался из скромности, но больше не настаивайте.
Всегда лучше спросить прямо, в какой помощи человек нуждается, и предлагать ее тоже прямо. В том числе и финансовую, и помощь со сбором средств, если вы готовы этим заняться. Можно сказать: «Я понимаю, что в вашей ситуации должны быть очень нужны деньги. Буду рад(а) помочь, у меня есть опыт ведения групп в соцсетях/ знакомства/ такая-то сумма, которые я хочу вам предложить».
Но помните про индивидуальные пути переживания горя. Приготовить еду раз в неделю, сводить старшего ребенка в секцию — для одной мамы это будет спасением, а другая, может быть, «выдыхает» именно во время готовки или поездки со старшим ребенком на английский. Значит, ей нужно что-то другое. Принимать помощь может быть трудно. Предложите свои услуги второй раз, если вам показалось, что человек отказался из скромности, но больше не настаивайте.
Важно быть гибким
Один и тот же заданный вопрос может иметь разный эффект. «Расскажи о своем ребенке, какой она/он, чем сейчас увлекается, чему радуется?» Такая фраза многих родителей поддержит, даст возможность поделиться, рассказать о любимом и родном человеке.
Но ведь можно столкнуться и с полным отсутствием сил и нежеланием говорить, особенно если малышу сейчас плохо. Уважайте это. Родители могут хотеть говорить и не хотеть говорить. Вы, может, самый лучший вопрос задали, а почему-то реакция оказалась не та, которой ожидали. Иногда даже вместо вымученного «спасибо» можно услышать резкий ответ. Это нормально.
Поможет умение прислушаться всем сердцем к другому человеку, эмпатия. Про то, что это такое и чем отличается от сочувствия, рассказала американская профессор Брене Браун.
Посмотрите мультфильм, который делает эти вещи простыми и понятными:
Но ведь можно столкнуться и с полным отсутствием сил и нежеланием говорить, особенно если малышу сейчас плохо. Уважайте это. Родители могут хотеть говорить и не хотеть говорить. Вы, может, самый лучший вопрос задали, а почему-то реакция оказалась не та, которой ожидали. Иногда даже вместо вымученного «спасибо» можно услышать резкий ответ. Это нормально.
Поможет умение прислушаться всем сердцем к другому человеку, эмпатия. Про то, что это такое и чем отличается от сочувствия, рассказала американская профессор Брене Браун.
Посмотрите мультфильм, который делает эти вещи простыми и понятными:
Эмпатия
На портале «Милосердие.ру» психолог Дарья Кутузова довольно подробно говорит о том, чего не стоит говорить тяжело больному человеку.
В основном она предлагает к фразам «перевод» и альтернативы, которые не будут ранить. Этот разговорник может быть полезным, когда думаешь, что можно, а что не стоит спрашивать у родителей, у которых болеет ребенок.
Часто люди, столкнувшиеся с чьей-то бедой, очень сильно ее переживают. Нужно четко понимать, что пока вы в таком состоянии, помощь не будет эффективна на 100%. Помните, что говорят на инструктаже в самолете: «При разгерметизации сначала наденьте маску на себя, а потом уже на сидящего рядом ребенка».
Тут действует то же правило. Если вы чувствуете, что внутренне расклеились, позаботьтесь о себе, поговорите с кем-то, кто может выслушать, сделайте что-то приятное для себя и только потом предлагайте помощь. Выслушивать родителей, дети которых страдают, очень важно, но также это может быть болезненным, не забывайте заботиться о себе.
В основном она предлагает к фразам «перевод» и альтернативы, которые не будут ранить. Этот разговорник может быть полезным, когда думаешь, что можно, а что не стоит спрашивать у родителей, у которых болеет ребенок.
Часто люди, столкнувшиеся с чьей-то бедой, очень сильно ее переживают. Нужно четко понимать, что пока вы в таком состоянии, помощь не будет эффективна на 100%. Помните, что говорят на инструктаже в самолете: «При разгерметизации сначала наденьте маску на себя, а потом уже на сидящего рядом ребенка».
Тут действует то же правило. Если вы чувствуете, что внутренне расклеились, позаботьтесь о себе, поговорите с кем-то, кто может выслушать, сделайте что-то приятное для себя и только потом предлагайте помощь. Выслушивать родителей, дети которых страдают, очень важно, но также это может быть болезненным, не забывайте заботиться о себе.
О чем можно разговаривать с близкими того, кто болеет?
Часто люди просто не знают, о чем поговорить с родителями больного малыша. Все время спрашивать про болезнь невозможно, но есть страх ранить их своими успехами на фоне семейного горя.
Тут никаких однозначных ответов нет, очень многое зависит от конкретных людей, отношений и ситуации. Скорее всего, вы знаете этих людей не первый день. Ориентируйтесь на темы, которые раньше существовали между вами, но прислушивайтесь — как реагирует собеседник?
Если понимаете, о чем хотите поговорить, но боитесь ранить — так и скажите: «Хочу вот поговорить с тобой о том и о том, тебе это было бы приятно? Не хочу тебя утруждать или расстраивать».
Тут никаких однозначных ответов нет, очень многое зависит от конкретных людей, отношений и ситуации. Скорее всего, вы знаете этих людей не первый день. Ориентируйтесь на темы, которые раньше существовали между вами, но прислушивайтесь — как реагирует собеседник?
Если понимаете, о чем хотите поговорить, но боитесь ранить — так и скажите: «Хочу вот поговорить с тобой о том и о том, тебе это было бы приятно? Не хочу тебя утруждать или расстраивать».
Заболел одноклассник моего ребенка. Должен ли класс и школа его как-то поддержать или лучше сделать вид, что ничего не происходит?
Делать вид, что ничего не происходит, точно не лучшая стратегия. У фонда AdVita есть несколько подопечных, которым поддержка одноклассников и учителей очень существенно облегчила лечение и улучшила адаптацию в период ремиссии.
Конечно, нужно, чтобы кто-то поговорил с детьми о том, что произошло, почему их одноклассник перестал появляться в школе. Желательно, чтобы это был человек, который пользуется у ребят авторитетом. В идеале — еще и понимает их возрастные особенности и при этом разбирается в заболевании, о котором будет говорить (у детей, скорее всего, возникнет много вопросов). Если для этой миссии выбрали вас, почитайте в Интернете про заболевание.
Например, на сайте фонда «Подари Жизнь» есть прекрасная библиотека, где можно найти ответ на множество сложных вопросов. То же самое нужно будет сделать, если заболел друг или знакомый вашего ребенка. Тем более — член семьи.
Конечно, нужно, чтобы кто-то поговорил с детьми о том, что произошло, почему их одноклассник перестал появляться в школе. Желательно, чтобы это был человек, который пользуется у ребят авторитетом. В идеале — еще и понимает их возрастные особенности и при этом разбирается в заболевании, о котором будет говорить (у детей, скорее всего, возникнет много вопросов). Если для этой миссии выбрали вас, почитайте в Интернете про заболевание.
Например, на сайте фонда «Подари Жизнь» есть прекрасная библиотека, где можно найти ответ на множество сложных вопросов. То же самое нужно будет сделать, если заболел друг или знакомый вашего ребенка. Тем более — член семьи.
Мнение врача
Врачи, которые работают в детской онкологии, много общаются с родственниками пациентов. О том, как лучше строить подобный диалог, мы расспросили заведующую детским онкогематологическим отделением Национального Медицинского Исследовательского Центра им. В. А. Алмазова

Юлия Диникина, заведующая отделением химиотерапии онкогематологических заболеваний и трансплантации костного мозга для детей, врач-гематолог
— Стоит ли говорить с детьми о болезни?
— Тут всё индивидуально: одному ребенку надо сказать, а другому лучше правду не говорить. Она иногда бывает такая страшная, что ты и сам не уверен, хочешь ли это знать, а уж ребенку насколько это надо? Это все-таки решение семьи.
В лечебном процессе активно принимают участие психологи. У нас сейчас два специалиста работают: с детьми и с родителями. Это мировая практика, психологическая помощь должна оказываться с момента постановки «страшного диагноза».
— К вам родители тоже обращаются за поддержкой?
— Иногда им нужно просто поплакать, поговорить. Нередко приходят задать еще раз мучительные для них вопросы. Родители всегда хотят услышать только одно — «Нам удастся справиться с болезнью вашего ребенка». Но ты далеко не всегда можешь это сказать. В таких случаях отвечаю: «Я могу пообещать, что мы сделаем всё возможное, всё от нас зависящее, чтобы ваш ребенок поправился, будем бороться».
Семьи боятся остаться одни с этой бедой, с принятием решения. Мы всё время им повторяем: «Вы не одни! Мы вас поддержим, решение примем вместе, будем радоваться или грустить вместе». Им часто страшно и, честно говоря, нам вместе с ними тоже. Мы за каждого переживаем всей душой, и если лечение оказывается эффективным, для нас это огромная победа!
— А как родные, друзья или коллеги могут поддержать родителей ребенка, который тяжело заболел?
— Когда родители с этой бедой сталкиваются, они себя чувствуют одинокими, сколько бы ни было вокруг родственников, друзей, которые хотят помочь. Это же твой ребенок, другие люди не могут в полной мере разделить этого горя. Некоторым очень помогает участие окружающих, а другие стараются никому не сообщать о случившемся. Тут надо ориентироваться только на желание семьи. Мне кажется, пока идет активное лечение, лучше воздержаться от излишних советов. Процентов 80 людей не стремятся к активному общению в этот сложный период.
— Если все-таки хочется прийти и помочь — что делать?
— Мне кажется, первая необходимая помощь – материальная, особенно семьям из других регионов. Я сейчас говорю не об обеспечении лечебного процесса, а о бытовых нуждах. Жизненный уклад в период лечения сильно меняется. Часто необходима помощь в съеме квартиры, покупке продуктов питания. Когда ребенок болеет, ему нужно больше ярких радостных моментов: подарки, праздники. За болезненную медицинскую манипуляцию малыш должен получить подарок из «коробки храбрости». Но эта коробка никогда не наполнится сама, а в государственном финансировании такой статьи нет.
Беседовала Нина Фрейман.
— Тут всё индивидуально: одному ребенку надо сказать, а другому лучше правду не говорить. Она иногда бывает такая страшная, что ты и сам не уверен, хочешь ли это знать, а уж ребенку насколько это надо? Это все-таки решение семьи.
В лечебном процессе активно принимают участие психологи. У нас сейчас два специалиста работают: с детьми и с родителями. Это мировая практика, психологическая помощь должна оказываться с момента постановки «страшного диагноза».
— К вам родители тоже обращаются за поддержкой?
— Иногда им нужно просто поплакать, поговорить. Нередко приходят задать еще раз мучительные для них вопросы. Родители всегда хотят услышать только одно — «Нам удастся справиться с болезнью вашего ребенка». Но ты далеко не всегда можешь это сказать. В таких случаях отвечаю: «Я могу пообещать, что мы сделаем всё возможное, всё от нас зависящее, чтобы ваш ребенок поправился, будем бороться».
Семьи боятся остаться одни с этой бедой, с принятием решения. Мы всё время им повторяем: «Вы не одни! Мы вас поддержим, решение примем вместе, будем радоваться или грустить вместе». Им часто страшно и, честно говоря, нам вместе с ними тоже. Мы за каждого переживаем всей душой, и если лечение оказывается эффективным, для нас это огромная победа!
— А как родные, друзья или коллеги могут поддержать родителей ребенка, который тяжело заболел?
— Когда родители с этой бедой сталкиваются, они себя чувствуют одинокими, сколько бы ни было вокруг родственников, друзей, которые хотят помочь. Это же твой ребенок, другие люди не могут в полной мере разделить этого горя. Некоторым очень помогает участие окружающих, а другие стараются никому не сообщать о случившемся. Тут надо ориентироваться только на желание семьи. Мне кажется, пока идет активное лечение, лучше воздержаться от излишних советов. Процентов 80 людей не стремятся к активному общению в этот сложный период.
— Если все-таки хочется прийти и помочь — что делать?
— Мне кажется, первая необходимая помощь – материальная, особенно семьям из других регионов. Я сейчас говорю не об обеспечении лечебного процесса, а о бытовых нуждах. Жизненный уклад в период лечения сильно меняется. Часто необходима помощь в съеме квартиры, покупке продуктов питания. Когда ребенок болеет, ему нужно больше ярких радостных моментов: подарки, праздники. За болезненную медицинскую манипуляцию малыш должен получить подарок из «коробки храбрости». Но эта коробка никогда не наполнится сама, а в государственном финансировании такой статьи нет.
Беседовала Нина Фрейман.
«Из-за качества препаратов мы можем скатиться в бездну»
В 90-е годы Маргарита Белогурова и ее команда совершили настоящую революцию в российской детской онкологии, подняв выживаемость детей с некоторыми диагнозами с 10 до 80%. Долгое время легендарное детское онкологическое отделение под руководством профессора Белогуровой находилось в 31-й городской больнице, а в прошлом году переехало в Санкт-Петербургский клинический научно-практический центр специализированных видов медицинской помощи (онкологический). Маргарита Белогурова рассказала «Фонтанке» о том, почему достижения российских детских онкологов сейчас находятся под угрозой, кто и как помогает врачам держать планку, как от онкологической настороженности не перейти к канцерофобии, и что делать родителям, если их ребенку поставили онкологический диагноз.

Маргарита Белогурова, заведующая отделением химиотерапии (противоопухолевой лекарственной терапии) и комбинированного лечения опухолей у детей ГБУЗ «Санкт-Петербургский клинический научно-практический центр специализированных видов медицинской помощи (онкологический)».
— Почему разрыв между результативностью лечения детских онкологических заболеваний в Советском Союзе и на Западе был таким колоссальным?
— Жили за железным занавесом, никто никуда не ездил. Может быть, какая-нибудь московская профессура иногда на симпозиумы выезжала, но это не приводило к изменению программ лечения. Все это были доморощенные схемы, кем-то придуманные, которые работали для одной десятой больных. Не было такого, что кто-то дал нам волшебную палочку, и вдруг по щелчку все изменилось. Мы продолжали работать с теми же препаратами, с которыми работали и в 80-е годы, и в начале 90-х, просто изменился подход, изменилась парадигма. Стали использовать программное лечение, где все прописано — когда, чего, сколько, в какие сроки. В лечение была внедрена дисциплина. Это сейчас бум — и таргетные препараты, и иммунотерапия. Но нам удалось поднять выживаемость больных, результаты лечения практически до европейского уровня ровно с теми же препаратами, с которыми мы работали и прежде. Изменилась структура работы. Почему нужны были зарубежные стажировки? Потому что каждый увидел, как это происходит там, как надо следовать протоколу, как и чем бороться с инфекциями. Мы усвоили и перенесли на нашу почву массу тонкостей.
— Вы рассказывали, как в начале 90-х в больнице не хватало не то что лекарств, но даже еды. От ваших коллег я слышала, что салфетки для стерилизации делали вручную, расходные материалы, а иногда и лекарства перевозили через границу чуть ли не в карманах...
— Иногда в памяти всплывают такие вещи, что думаешь — как мы все это делали? Взять хотя бы крышечки от катетеров, с которыми меня однажды в Пулково задержали. Каждый катетер должен быть закрыт стерильной пробочкой. В день у одного человека может быть по пять-шесть инъекций, так что нужны они в огромном количестве. Сами катетеры у нас уже можно было купить, они были тут зарегистрированы. А про пробочки при регистрации забыли. Но без них катетерами пользоваться нельзя. И вот из каждой поездки на Запад мы привозили коробки с пробочками, их там было по тысяче штук. На таможне мне однажды сказали: «У вас они в товарном количестве! Вы их будете продавать!» — «Вы хоть знаете, что это такое?» — «А неважно! Нужны письма от немцев!»
А на немецкой таможне — наоборот. Вот немцы подарили нам микроскоп, а он у нас сломался. Наш учитель, немец, бывший у нас в гостях, отвез его на ремонт в Германию, а я везу обратно. В багаж микроскоп сдать не могу, а весит он больше, чем должна весить ручная кладь. И денег, чтобы платить за перевес, у меня нет. Я все объясняю, рассказываю, показываю. Таможенник смотрит, смотрит на меня и говорит: «Будем считать, что я его не видел». И вот если бы не такие истории, если бы все шло, как шло, сугубо по закону, то дай Бог, только к началу века здесь что-то изменилось бы к лучшему.
— Побывав за границей, вы ведь стали передавать знания коллегам, в том числе, в регионах?
— Конечно! Так же, как нам, повезло некоторым москвичам, отдельным докторам из регионов — они тоже смогли попасть в образовательную программу для врачей, которую, кстати, оплачивали немцы, побывать в немецких, австрийских клиниках и у нас. А дальше пошло распространение информации. Мы ежегодно общаемся на рабочих совещаниях, делимся всем, что происходит нового. Сейчас уже практически вся страна приняла новые программы. Другой вопрос, что не у всех одинаковые возможности по части диагностики и по лечению. Да и качество препаратов сейчас может, увы, снизиться в связи с новыми правилами закупок.
— Что с этими правилами не так?
— Издают указы, по которым цена лекарств должна быть определенная, и больница не может купить лекарства, которые стоят дороже. Становится практически невозможно приобретать для детей оригинальные препараты и хорошие дженерики. Идет волна в поддержку отечественного производителя. Кто бы был против! Но качество некоторых препаратов оставляет желать лучшего: их активность не соответствует заявленной. Это уже широко обсуждается в среде детских онкологов. Мы уже видим ухудшение результатов лечения. Это же катастрофа! Речь идет об абсолютно излечимых опухолях. Мы не должны опускать планку из-за качества препаратов. Если мы и дальше пойдем по этому пути, то ни о каком сравнении с западными результатами лечения у нас не будет и речи. Мы потеряем все завоеванные позиции. Это абсолютный криминал, так нельзя.
Понятно, что это экономия средств, поддержка отечественного производителя. Но до тех пор, пока не будет доказано, что наши препараты совершенно эквивалентны оригинальным препаратам или хорошим дженерикам, дети должны продолжать лечиться тем, чем они лечились все эти годы.
Качество препаратов — это вопрос национальной безопасности. Если наши заводы и фабрики будут работать по правилам GMP, как это делается во всем мире, и выпускать качественные, надежные препараты с той же эффективностью и токсичностью, если мы не будем бояться новых осложнений от тех неизвестных примесей, которые там могут быть — я четырьмя руками за! Но пока этого нет. А дети болеют и ждать не будут, пока все это внедрят. Сейчас это серьезнейшая проблема.
— Решать ее, видимо, надо на законодательном уровне?
— Да, только так. Ни один главный врач не может пойти против этого закона — если он его нарушит, то в лучшем случае завтра не будет сидеть на своем месте, а в худшем сядет в тюрьму. Но соблюдая этот закон, он совершает преступление по отношению к детям. А я, врач — как я могу смотреть в глаза больному ребенку и его маме и говорить: «Все будет замечательно, мы вас, скорее всего, вылечим»? Из своего предшествующего опыта я могу 80 процентам больных сказать, что мы справимся. Но если сейчас появятся препараты с неизвестной эффективностью и неизвестной токсичностью, опыта работы с которыми у нас нет — что тогда? Может быть, какую-то ремиссию мы и достигнем. Но как долго она продлится? С некоторыми препаратами уже абсолютно ясно, что они плохо работают. И что — я маме больного ребенка буду рассказывать, как буду этот препарат вводить, зная, что он не работает?
— Мало кто из врачей говорит об этой проблеме, тем более, так открыто.
— Наверное, боятся. Но вы хоть на секунду поставьте себя на место этих родителей. Чиновник, который принял закон, случись такое с ним, сможет взять своего ребенка и повезти его куда-то лечиться. Но только единицы имеют такую возможность. Возможность качественно лечиться должна быть здесь! Мы уже достигли нужного уровня и не вправе его снижать. Врачи умеют, знают, как лечить. Но из-за качества препаратов мы можем скатиться в бездну.
Вот сейчас надо активизировать законодательные инициативы, писать письма. А пока все это тянется, думаю, придется опять идти в фонд AdVita, как уже было в начале прошлого года, когда мы переехали сюда, в онкоцентр в поселке Песочный. Онкоцентр не был готов по части оригинальных препаратов для детей. Руководство и все специалисты здесь согласны с тем, что для детей нужно закупать лучшее — это даже не обсуждается. Но есть препятствие в ценах, которые мы не имеем права превысить. В прошлом году AdVita нас просто спасла — первые два месяца мы жили на лекарствах, которые они нам купили. Мы не останавливали ни на секунду лечение и лечили точно так же, как это было в 31-й городской больнице — качественными препаратами. Потом уже нужные препараты купил онкоцентр. Но сейчас, извините, опять такая же история.
— Кто из фондов и как именно вам помогает?
— Жили за железным занавесом, никто никуда не ездил. Может быть, какая-нибудь московская профессура иногда на симпозиумы выезжала, но это не приводило к изменению программ лечения. Все это были доморощенные схемы, кем-то придуманные, которые работали для одной десятой больных. Не было такого, что кто-то дал нам волшебную палочку, и вдруг по щелчку все изменилось. Мы продолжали работать с теми же препаратами, с которыми работали и в 80-е годы, и в начале 90-х, просто изменился подход, изменилась парадигма. Стали использовать программное лечение, где все прописано — когда, чего, сколько, в какие сроки. В лечение была внедрена дисциплина. Это сейчас бум — и таргетные препараты, и иммунотерапия. Но нам удалось поднять выживаемость больных, результаты лечения практически до европейского уровня ровно с теми же препаратами, с которыми мы работали и прежде. Изменилась структура работы. Почему нужны были зарубежные стажировки? Потому что каждый увидел, как это происходит там, как надо следовать протоколу, как и чем бороться с инфекциями. Мы усвоили и перенесли на нашу почву массу тонкостей.
— Вы рассказывали, как в начале 90-х в больнице не хватало не то что лекарств, но даже еды. От ваших коллег я слышала, что салфетки для стерилизации делали вручную, расходные материалы, а иногда и лекарства перевозили через границу чуть ли не в карманах...
— Иногда в памяти всплывают такие вещи, что думаешь — как мы все это делали? Взять хотя бы крышечки от катетеров, с которыми меня однажды в Пулково задержали. Каждый катетер должен быть закрыт стерильной пробочкой. В день у одного человека может быть по пять-шесть инъекций, так что нужны они в огромном количестве. Сами катетеры у нас уже можно было купить, они были тут зарегистрированы. А про пробочки при регистрации забыли. Но без них катетерами пользоваться нельзя. И вот из каждой поездки на Запад мы привозили коробки с пробочками, их там было по тысяче штук. На таможне мне однажды сказали: «У вас они в товарном количестве! Вы их будете продавать!» — «Вы хоть знаете, что это такое?» — «А неважно! Нужны письма от немцев!»
А на немецкой таможне — наоборот. Вот немцы подарили нам микроскоп, а он у нас сломался. Наш учитель, немец, бывший у нас в гостях, отвез его на ремонт в Германию, а я везу обратно. В багаж микроскоп сдать не могу, а весит он больше, чем должна весить ручная кладь. И денег, чтобы платить за перевес, у меня нет. Я все объясняю, рассказываю, показываю. Таможенник смотрит, смотрит на меня и говорит: «Будем считать, что я его не видел». И вот если бы не такие истории, если бы все шло, как шло, сугубо по закону, то дай Бог, только к началу века здесь что-то изменилось бы к лучшему.
— Побывав за границей, вы ведь стали передавать знания коллегам, в том числе, в регионах?
— Конечно! Так же, как нам, повезло некоторым москвичам, отдельным докторам из регионов — они тоже смогли попасть в образовательную программу для врачей, которую, кстати, оплачивали немцы, побывать в немецких, австрийских клиниках и у нас. А дальше пошло распространение информации. Мы ежегодно общаемся на рабочих совещаниях, делимся всем, что происходит нового. Сейчас уже практически вся страна приняла новые программы. Другой вопрос, что не у всех одинаковые возможности по части диагностики и по лечению. Да и качество препаратов сейчас может, увы, снизиться в связи с новыми правилами закупок.
— Что с этими правилами не так?
— Издают указы, по которым цена лекарств должна быть определенная, и больница не может купить лекарства, которые стоят дороже. Становится практически невозможно приобретать для детей оригинальные препараты и хорошие дженерики. Идет волна в поддержку отечественного производителя. Кто бы был против! Но качество некоторых препаратов оставляет желать лучшего: их активность не соответствует заявленной. Это уже широко обсуждается в среде детских онкологов. Мы уже видим ухудшение результатов лечения. Это же катастрофа! Речь идет об абсолютно излечимых опухолях. Мы не должны опускать планку из-за качества препаратов. Если мы и дальше пойдем по этому пути, то ни о каком сравнении с западными результатами лечения у нас не будет и речи. Мы потеряем все завоеванные позиции. Это абсолютный криминал, так нельзя.
Понятно, что это экономия средств, поддержка отечественного производителя. Но до тех пор, пока не будет доказано, что наши препараты совершенно эквивалентны оригинальным препаратам или хорошим дженерикам, дети должны продолжать лечиться тем, чем они лечились все эти годы.
Качество препаратов — это вопрос национальной безопасности. Если наши заводы и фабрики будут работать по правилам GMP, как это делается во всем мире, и выпускать качественные, надежные препараты с той же эффективностью и токсичностью, если мы не будем бояться новых осложнений от тех неизвестных примесей, которые там могут быть — я четырьмя руками за! Но пока этого нет. А дети болеют и ждать не будут, пока все это внедрят. Сейчас это серьезнейшая проблема.
— Решать ее, видимо, надо на законодательном уровне?
— Да, только так. Ни один главный врач не может пойти против этого закона — если он его нарушит, то в лучшем случае завтра не будет сидеть на своем месте, а в худшем сядет в тюрьму. Но соблюдая этот закон, он совершает преступление по отношению к детям. А я, врач — как я могу смотреть в глаза больному ребенку и его маме и говорить: «Все будет замечательно, мы вас, скорее всего, вылечим»? Из своего предшествующего опыта я могу 80 процентам больных сказать, что мы справимся. Но если сейчас появятся препараты с неизвестной эффективностью и неизвестной токсичностью, опыта работы с которыми у нас нет — что тогда? Может быть, какую-то ремиссию мы и достигнем. Но как долго она продлится? С некоторыми препаратами уже абсолютно ясно, что они плохо работают. И что — я маме больного ребенка буду рассказывать, как буду этот препарат вводить, зная, что он не работает?
— Мало кто из врачей говорит об этой проблеме, тем более, так открыто.
— Наверное, боятся. Но вы хоть на секунду поставьте себя на место этих родителей. Чиновник, который принял закон, случись такое с ним, сможет взять своего ребенка и повезти его куда-то лечиться. Но только единицы имеют такую возможность. Возможность качественно лечиться должна быть здесь! Мы уже достигли нужного уровня и не вправе его снижать. Врачи умеют, знают, как лечить. Но из-за качества препаратов мы можем скатиться в бездну.
Вот сейчас надо активизировать законодательные инициативы, писать письма. А пока все это тянется, думаю, придется опять идти в фонд AdVita, как уже было в начале прошлого года, когда мы переехали сюда, в онкоцентр в поселке Песочный. Онкоцентр не был готов по части оригинальных препаратов для детей. Руководство и все специалисты здесь согласны с тем, что для детей нужно закупать лучшее — это даже не обсуждается. Но есть препятствие в ценах, которые мы не имеем права превысить. В прошлом году AdVita нас просто спасла — первые два месяца мы жили на лекарствах, которые они нам купили. Мы не останавливали ни на секунду лечение и лечили точно так же, как это было в 31-й городской больнице — качественными препаратами. Потом уже нужные препараты купил онкоцентр. Но сейчас, извините, опять такая же история.
— Кто из фондов и как именно вам помогает?
— AdVita — это лекарства. Очень важно, чтобы у этого фонда были нецелевые средства. Понятно, что людям хочется знать конкретного ребенка, которому требуется помощь. Но может случиться такая засада, что какой-то препарат понадобится сразу десяти детям. Тогда нет времени собирать деньги адресно, они нужны срочно. И AdVita нас никогда не подводила.

Очень помогает, причем разносторонне, фонд «Свет» — и по части медикаментов, особенно незарегистрированных в нашей стране, стоящих миллионы, и по части оборудования и образования врачей. Нам много всего понадобилось в палаты — где-то не хватало кранов, где-то зеркал, замков. С этим тоже помог «Свет».

Фонд «Шаг навстречу» совместно с фондом «Свет» вел сборы, оборудовал нам кабинет лечебной физкультуры. Это тоже очень важно: реабилитацию ребенка надо начинать в момент постановки диагноза, а не ждать, пока он закончит свое лечение. Все возникающие проблемы нужно решать еще в процессе лечения онкологического заболевания. А для этого нужны всякие механизмы, мячики, коврики, шведские стенки, самокаты. Но ни в каких тарифах ОМС это не заложено. Я даже не могу к администрации обращаться, чтобы это купили — понимаю, что у них нет на это средств. Слава Богу, фонды помогают.

Есть еще фонд имени Виталия и Андрея Езерских — отец основал его в память о сыне, погибшем от злокачественной опухоли. Этот фонд тоже нас поддерживает.
Без такой помощи ничего не получится. Нам очень нужно знать и понимать, что в случае какого-то ЧП мы всегда можем обратиться, и нам помогут. В этом смысле фонды — наше всё.
Без такой помощи ничего не получится. Нам очень нужно знать и понимать, что в случае какого-то ЧП мы всегда можем обратиться, и нам помогут. В этом смысле фонды — наше всё.

— А родительские организации тоже помогают?
— Есть родительская ассоциация «Дети и родители против рака», ей уже лет 20. Это не фонд, но иногда они нам тоже что-то покупают или оплачивают отдельные исследования. Допустим, сделать бесплатно ПЭТ/ КТ получается не всегда, стоит это около 30 тысяч; родители приносят чеки, и родительская ассоциация такое исследование оплачивает. Они очень активно работают с детьми, уже закончившими лечение — ищут спонсоров и возят детей на реабилитацию в Барретстаун, в специальный реабилитационный лагерь, который находится в Ирландии. Здесь у них тоже постоянно поездки, экскурсии. Иногда даже через пять, десять лет после лечения люди продолжают общаться, и это здорово.
— Как сейчас устроено ваше отделение? Вы уже освоились после переезда из 31-й больницы?
— Здесь, конечно, просторы, есть место для родителей. В 31-й больнице у нас было очень уютно, очень хорошее отделение, но маленькое, маленькие боксы. Мамину раскладушку иной раз не поставишь — медсестре не подойти к детской кровати было. Когда городская администрация решила открыть здесь, в Песочном, новое онкологическое отделение, стало понятно, что нам необходимо оттуда уходить и перебираться сюда, потому что условия здесь, по части быта и удобства работы медперсонала, несравнимы.
Онкоцентр — это специализированное онкологическое учреждение, но оно заточено на взрослых. Детских специалистов здесь нет. Дети не остаются без помощи, но мы привлекаем врачей со стороны. Если онкологический центр располагается внутри большой детской многопрофильной больницы, где есть все — ЛОРы, окулисты, кардиологи, эндокринологи и так далее — это проще. Нам же всегда надо звонить, договариваться: вызвать специалиста сюда или послать ребенка куда-то. Все это мы организуем, однако это стоит усилий. Но что делать.
— Здесь, конечно, просторы, есть место для родителей. В 31-й больнице у нас было очень уютно, очень хорошее отделение, но маленькое, маленькие боксы. Мамину раскладушку иной раз не поставишь — медсестре не подойти к детской кровати было. Когда городская администрация решила открыть здесь, в Песочном, новое онкологическое отделение, стало понятно, что нам необходимо оттуда уходить и перебираться сюда, потому что условия здесь, по части быта и удобства работы медперсонала, несравнимы.
Онкоцентр — это специализированное онкологическое учреждение, но оно заточено на взрослых. Детских специалистов здесь нет. Дети не остаются без помощи, но мы привлекаем врачей со стороны. Если онкологический центр располагается внутри большой детской многопрофильной больницы, где есть все — ЛОРы, окулисты, кардиологи, эндокринологи и так далее — это проще. Нам же всегда надо звонить, договариваться: вызвать специалиста сюда или послать ребенка куда-то. Все это мы организуем, однако это стоит усилий. Но что делать.
У нас здесь 36 коек, еще 6 коек занимает отделение детской реанимации, которое располагается внутри нашего. Иметь специализированную реанимацию при детском онкологическом отделении очень важно. У себя мы проводим химиотерапию; лучевую терапию дети получают в радиологическом отделении онкоцентра. При наличии показаний мы направляем детей на протонную терапию в МИБС.
— Ваша команда после переезда сохранилась?
Все вместе пришли. Не пришли только одна санитарка и одна буфетчица — они живут рядом с 31-й больницей, им ездить далеко. Но все врачи и медсестры, вся команда теперь здесь. Это, конечно, большая удача.
— И свои кадры выращивать вы тоже продолжаете?
— Да, у нас по-прежнему есть ординаторы; кафедра, которую я возглавляю, продолжает работать. Все, кто сейчас работает на онкогематологическом отделении в Центре имени Алмазова, кроме одного врача, учились у нас. Все они наши бывшие ординаторы, очень хорошие, поэтому нам легко общаться. Я туда приезжаю каждый вторник, и мы обсуждаем больных. Говорим на одном языке, а это очень важно. Они и по идеологии наши — для больного сделают всё. Очень здорово идут вверх, уже и трансплантации костного мозга проводят. В этом они обогнали своих учителей: у нас тут пока нет условий для трансплантаций, а у них есть. Молодцы. Горжусь ими.
— С Юлией Валерьевной Диникиной, которая возглавляет онкогематологическое отделение в Алмазова, мы говорили о симптомах, которые должны насторожить родителя. Но как соблюсти баланс, чтобы онкологическая настороженность не переросла в канцерофобию?
— Родитель может быть напуган, если в семье уже были заболевания. Надо просто понимать, что заболевания эти редкие. Если представить себе обычную школу, то на нее может быть один больной, ну два. Это не часто случается. Но если какое-то неблагополучие есть, надо обратить на него внимание и идти к врачу, а не считать, что оно само пройдет. И если положена диспансеризация, например, если говорят, что надо делать УЗИ ребенку до года — значит, надо делать.
Очень многие опухоли текут бессимптомно. Мамы иногда рассказывают: «Да он еще вчера в садике прыгал, бегал. А сегодня я его начала мыть и вдруг — раз — наткнулась на опухоль в животе!» Такое очень может быть. А бывает и так: еще месяц назад ребенок был томный, млявый, то болит, это болит, но родители махнули рукой, мол, пройдет. Или вот у девочки кровь в моче. Жалоб никаких: ни температуры, ни болей. Мама звонит подруге, взрослому врачу, та говорит: «Ничего, пройдет! Может быть, она просто расковыряла себе там что-нибудь!» И мама с ребенком уезжает в Турцию на три недели отдыхать. Приезжают уже с метастазами в легкие.
У родителей иногда «не щелкает», что если что-то ненормально, надо прийти к врачу. А есть и такие, которые в каждом прыщике видят опухоль. Это плохо, конечно. Надо подходить разумно. Если ребенок нормально ест, пьет, идет в весе — можно выдохнуть.
— Но что если онкологический диагноз уже прозвучал? Как родителям вести себя в этом случае?
— Нужно остановиться, оглянуться, определиться с местом лечения, взвесить все его плюсы и минусы. Если учреждение уже выбрали, то доверять врачу. Родители могут получить второе мнение — пожалуйста. Мы этому никогда не препятствуем, просто мы очень боимся, что они затянут время. Иногда начинается: «Мы поедем в Германию, мы поедем туда-сюда...». Но в Германии вас тоже завтра никто не ждет, а есть вещи неотложные, которые надо лечить сразу. Иногда можно подождать две недели, и ничего страшного не случится, а, например, для лимфомы эти две недели могут оказаться роковыми.
Доверие к врачу и к клинике очень важно. Если каждое назначение обсуждается, это изматывает всех — и врачей, и сестер, и маму.
Есть родители, которые хотят вникать во все. Мы выдаем им и протокол лечения, и дозы препаратов, и даты введения, чтобы они все отмечали — пожалуйста, это не возбраняется. Кто-то наоборот ни о чем слышать не хочет, просто доверяет. Может быть, тем, кто не вникает в тонкости, даже проще.
Важно не впадать в панику. Конечно, если у ребенка опухоль ствола головного мозга, и интернет, и онкологи скажут, что шансы — 10 процентов. Конечно, жить с такой идеей очень тяжко. Но если это так, это уже не исправишь. Как правило, с таким диагнозом остается год, может, чуть больше. Тогда нужно создать ребенку максимум комфорта, интереса. Вот он закончит облучение — и очень вероятно, что через полгода у него может быть рецидив. Но всегда надо надеяться, что ты попал в эти 10 процентов. Если нет, то не надо метаться, хоронить его раньше времени. Надо понимать, к сожалению, что это неизбежно. Конечно, ни одна мать, ни один отец это никогда не примет. Но можно по-разному действовать. Некоторые родители решают съездить с ребенком в парк, в «Диснейленд», побыть с семьей.
Но чаще всего прогноз оптимистичный. Чтобы он состоялся, родители должны быть активными участниками процесса.
— Что это подразумевает?
— Они должны выполнять массу обязательных вещей — следовать правилам кормления, ухода. Если мы говорим, что в определенный период нельзя определенные продукты — значит, нельзя. Значит, не надо ребенку их давать, иначе потом будут боли в животе, а мы не будем знать, от чего они. Это не тюрьма. Мы не заставляем всех стоять по стойке смирно. Но мы видим разных родителей. Кто-то ходит за ребенком с ложкой целый день. А кто-то разводит руками: «Он не ест, а что я сделаю?» — и уходит болтать по телефону. Иногда мы очень сердимся на родителей за то, что они не участвуют в должной мере.
Некоторые, особенно, совсем молодые, как мы понимаем, никогда нормально не готовили. Для них сварить кашку или сделать котлетку — это что-то непонятное. Если у ребенка проблема со слизистыми, с аппетитом, мы говорим: «Ну приготовьте ребенку омлетик какой-нибудь!» и видим, что родители не умеют. У нас даже лежат специальные правила, рецепты — что и как сделать. Надо, чтобы это была низкомикробная диета. Ведь все дети у нас в иммуносупрессии находятся, их иммунитет подавлен.
Родителям очень сложно, конечно: была нормальная жизнь, и вдруг она ломается, делится на «до» и «после», и сразу много запретов, много условий. Для многих, конечно, это сложный психологический барьер, они всё это воспринимают как насилие над ними.
У нас колоссальный опыт. Мы уже видели и такое развитие событий, и сякое. Но многие хотят сами этот путь пройти. Мы пытаемся сделать так, чтобы они острые углы обходили, но некоторые хотят набивать собственные шишки. Дети не выбирают родителей, а мы и подавно. Стараемся образовывать. Всегда заметно, когда родители активные участники, а когда просто созерцатели. У тех, кто активно, с пониманием участвует, всё всегда лучше.
— Вы общаетесь с бывшими пациентами?
— Это зависит от их желания. С теми, кто хочет общаться — конечно! Многие приходят ежегодно. Вот одной девочке, Маше, уже 35 лет, а папа каждый год в день ее рождения приносит торт и цветы. Ее мы действительно спасли — изначально все плохо было. А теперь у Маши уже пять детей.
— Некоторые дети, когда лечатся, начинают всерьез интересоваться медициной. Кто-то из ваших выросших пациентов в эту область пошел?
— Да, есть и такие! Например, девочка, у которой была лимфома Ходжкина, пошла в Первый мед на взрослого доктора и уже работает по профессии. Другая девочка училась в медсестринском училище и теперь тоже работает. Я всем говорю: «Нам нужна смена! Приходите!» Но у нас тяжелая работа, есть полегче — медицина разная. Есть и другие участки, где можно и пользу приносить, и не так сгорать, как в детской онкологии.
— Тем не менее, есть и люди, которые, не будучи медиками, хотят приходить на отделение, помогать.
— Это отдельная тема. Волонтеры очень нужны. Но иногда они «горят», приходят, дети к ним привязываются, а потом они исчезают, потому что устают. Люди, которые идут волонтерить, должны понимать свою ответственность и взвешивать свои возможности. Оптимально, когда они приходят с детьми заниматься, отвлекать их. Капельница капает, а они что-то вырезают, мультики какие-то делают. Это очень полезно, ведь жизнь в больнице очень однообразна, а дети есть дети. Им интересны игры, и потом, у них появляется стимул: волонтер им что-то обещал в следующий раз принести, вместе сделать, и дети этого ждут. Пока дети заняты, мамы могут немного передохнуть.
Но волонтеры должны понимать, куда они идут, должны быть готовы даже к разговорам о смерти. То, что ребенок боится сказать нам, он может сказать волонтеру. Надо знать, как себя в такой ситуации вести. Знаю, что AdVita никогда не пускает людей с улицы: волонтеров в фонде всегда готовят, обучают, у них есть своя школа. Это очень правильно, так и должно быть.
Беседовала Нина Фрейман.
— Ваша команда после переезда сохранилась?
Все вместе пришли. Не пришли только одна санитарка и одна буфетчица — они живут рядом с 31-й больницей, им ездить далеко. Но все врачи и медсестры, вся команда теперь здесь. Это, конечно, большая удача.
— И свои кадры выращивать вы тоже продолжаете?
— Да, у нас по-прежнему есть ординаторы; кафедра, которую я возглавляю, продолжает работать. Все, кто сейчас работает на онкогематологическом отделении в Центре имени Алмазова, кроме одного врача, учились у нас. Все они наши бывшие ординаторы, очень хорошие, поэтому нам легко общаться. Я туда приезжаю каждый вторник, и мы обсуждаем больных. Говорим на одном языке, а это очень важно. Они и по идеологии наши — для больного сделают всё. Очень здорово идут вверх, уже и трансплантации костного мозга проводят. В этом они обогнали своих учителей: у нас тут пока нет условий для трансплантаций, а у них есть. Молодцы. Горжусь ими.
— С Юлией Валерьевной Диникиной, которая возглавляет онкогематологическое отделение в Алмазова, мы говорили о симптомах, которые должны насторожить родителя. Но как соблюсти баланс, чтобы онкологическая настороженность не переросла в канцерофобию?
— Родитель может быть напуган, если в семье уже были заболевания. Надо просто понимать, что заболевания эти редкие. Если представить себе обычную школу, то на нее может быть один больной, ну два. Это не часто случается. Но если какое-то неблагополучие есть, надо обратить на него внимание и идти к врачу, а не считать, что оно само пройдет. И если положена диспансеризация, например, если говорят, что надо делать УЗИ ребенку до года — значит, надо делать.
Очень многие опухоли текут бессимптомно. Мамы иногда рассказывают: «Да он еще вчера в садике прыгал, бегал. А сегодня я его начала мыть и вдруг — раз — наткнулась на опухоль в животе!» Такое очень может быть. А бывает и так: еще месяц назад ребенок был томный, млявый, то болит, это болит, но родители махнули рукой, мол, пройдет. Или вот у девочки кровь в моче. Жалоб никаких: ни температуры, ни болей. Мама звонит подруге, взрослому врачу, та говорит: «Ничего, пройдет! Может быть, она просто расковыряла себе там что-нибудь!» И мама с ребенком уезжает в Турцию на три недели отдыхать. Приезжают уже с метастазами в легкие.
У родителей иногда «не щелкает», что если что-то ненормально, надо прийти к врачу. А есть и такие, которые в каждом прыщике видят опухоль. Это плохо, конечно. Надо подходить разумно. Если ребенок нормально ест, пьет, идет в весе — можно выдохнуть.
— Но что если онкологический диагноз уже прозвучал? Как родителям вести себя в этом случае?
— Нужно остановиться, оглянуться, определиться с местом лечения, взвесить все его плюсы и минусы. Если учреждение уже выбрали, то доверять врачу. Родители могут получить второе мнение — пожалуйста. Мы этому никогда не препятствуем, просто мы очень боимся, что они затянут время. Иногда начинается: «Мы поедем в Германию, мы поедем туда-сюда...». Но в Германии вас тоже завтра никто не ждет, а есть вещи неотложные, которые надо лечить сразу. Иногда можно подождать две недели, и ничего страшного не случится, а, например, для лимфомы эти две недели могут оказаться роковыми.
Доверие к врачу и к клинике очень важно. Если каждое назначение обсуждается, это изматывает всех — и врачей, и сестер, и маму.
Есть родители, которые хотят вникать во все. Мы выдаем им и протокол лечения, и дозы препаратов, и даты введения, чтобы они все отмечали — пожалуйста, это не возбраняется. Кто-то наоборот ни о чем слышать не хочет, просто доверяет. Может быть, тем, кто не вникает в тонкости, даже проще.
Важно не впадать в панику. Конечно, если у ребенка опухоль ствола головного мозга, и интернет, и онкологи скажут, что шансы — 10 процентов. Конечно, жить с такой идеей очень тяжко. Но если это так, это уже не исправишь. Как правило, с таким диагнозом остается год, может, чуть больше. Тогда нужно создать ребенку максимум комфорта, интереса. Вот он закончит облучение — и очень вероятно, что через полгода у него может быть рецидив. Но всегда надо надеяться, что ты попал в эти 10 процентов. Если нет, то не надо метаться, хоронить его раньше времени. Надо понимать, к сожалению, что это неизбежно. Конечно, ни одна мать, ни один отец это никогда не примет. Но можно по-разному действовать. Некоторые родители решают съездить с ребенком в парк, в «Диснейленд», побыть с семьей.
Но чаще всего прогноз оптимистичный. Чтобы он состоялся, родители должны быть активными участниками процесса.
— Что это подразумевает?
— Они должны выполнять массу обязательных вещей — следовать правилам кормления, ухода. Если мы говорим, что в определенный период нельзя определенные продукты — значит, нельзя. Значит, не надо ребенку их давать, иначе потом будут боли в животе, а мы не будем знать, от чего они. Это не тюрьма. Мы не заставляем всех стоять по стойке смирно. Но мы видим разных родителей. Кто-то ходит за ребенком с ложкой целый день. А кто-то разводит руками: «Он не ест, а что я сделаю?» — и уходит болтать по телефону. Иногда мы очень сердимся на родителей за то, что они не участвуют в должной мере.
Некоторые, особенно, совсем молодые, как мы понимаем, никогда нормально не готовили. Для них сварить кашку или сделать котлетку — это что-то непонятное. Если у ребенка проблема со слизистыми, с аппетитом, мы говорим: «Ну приготовьте ребенку омлетик какой-нибудь!» и видим, что родители не умеют. У нас даже лежат специальные правила, рецепты — что и как сделать. Надо, чтобы это была низкомикробная диета. Ведь все дети у нас в иммуносупрессии находятся, их иммунитет подавлен.
Родителям очень сложно, конечно: была нормальная жизнь, и вдруг она ломается, делится на «до» и «после», и сразу много запретов, много условий. Для многих, конечно, это сложный психологический барьер, они всё это воспринимают как насилие над ними.
У нас колоссальный опыт. Мы уже видели и такое развитие событий, и сякое. Но многие хотят сами этот путь пройти. Мы пытаемся сделать так, чтобы они острые углы обходили, но некоторые хотят набивать собственные шишки. Дети не выбирают родителей, а мы и подавно. Стараемся образовывать. Всегда заметно, когда родители активные участники, а когда просто созерцатели. У тех, кто активно, с пониманием участвует, всё всегда лучше.
— Вы общаетесь с бывшими пациентами?
— Это зависит от их желания. С теми, кто хочет общаться — конечно! Многие приходят ежегодно. Вот одной девочке, Маше, уже 35 лет, а папа каждый год в день ее рождения приносит торт и цветы. Ее мы действительно спасли — изначально все плохо было. А теперь у Маши уже пять детей.
— Некоторые дети, когда лечатся, начинают всерьез интересоваться медициной. Кто-то из ваших выросших пациентов в эту область пошел?
— Да, есть и такие! Например, девочка, у которой была лимфома Ходжкина, пошла в Первый мед на взрослого доктора и уже работает по профессии. Другая девочка училась в медсестринском училище и теперь тоже работает. Я всем говорю: «Нам нужна смена! Приходите!» Но у нас тяжелая работа, есть полегче — медицина разная. Есть и другие участки, где можно и пользу приносить, и не так сгорать, как в детской онкологии.
— Тем не менее, есть и люди, которые, не будучи медиками, хотят приходить на отделение, помогать.
— Это отдельная тема. Волонтеры очень нужны. Но иногда они «горят», приходят, дети к ним привязываются, а потом они исчезают, потому что устают. Люди, которые идут волонтерить, должны понимать свою ответственность и взвешивать свои возможности. Оптимально, когда они приходят с детьми заниматься, отвлекать их. Капельница капает, а они что-то вырезают, мультики какие-то делают. Это очень полезно, ведь жизнь в больнице очень однообразна, а дети есть дети. Им интересны игры, и потом, у них появляется стимул: волонтер им что-то обещал в следующий раз принести, вместе сделать, и дети этого ждут. Пока дети заняты, мамы могут немного передохнуть.
Но волонтеры должны понимать, куда они идут, должны быть готовы даже к разговорам о смерти. То, что ребенок боится сказать нам, он может сказать волонтеру. Надо знать, как себя в такой ситуации вести. Знаю, что AdVita никогда не пускает людей с улицы: волонтеров в фонде всегда готовят, обучают, у них есть своя школа. Это очень правильно, так и должно быть.
Беседовала Нина Фрейман.
Зачем нужна трансплантация костного мозга?
Трансплантация костного мозга часто оказывается последним шансом спасти людей, страдающих от рака. Это сложная процедура проводится буквально в нескольких российских медицинских центрах. О том, почему незнакомый человек на другом конце света может оказаться нам роднее любимой бабушки и чем для пациентов могут быть опасны далекие вулканы, рассказала доктор медицинских наук, профессор, ведущий специалист в области трансплантации костного мозга НИИ Детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой им. акад. И.П.Павлова Людмила Зубаровская.

Людмила Зубаровская, доктор медицинских наук, профессор, ведущий специалист в области трансплантации костного мозга НИИ Детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой им. акад. И.П.Павлова.
— При каких заболеваниях сейчас проводится трансплантация костного мозга?
— Спектр очень большой. В первую очередь, это злокачественные заболевания системы крови. Широкое распространение трансплантация имеет при наследственных заболеваниях с патологией костного мозга — это гемоглобинопатия, иммунодефицитные состояния, часть болезней накопления, например, синдром Гурлер, остеопетрозы.
Трансплантация костного мозга восстанавливает нормальное кроветворение за счет приживления клеток здорового донора, которые начинают в полном объеме выполнять свою функцию.
Основные показания к применению трансплантации давно сформулированы, но по мере накопления новой информации, появления новых лекарственных препаратов они постоянно пересматриваются. Наиболее яркий пример — хронический миелолейкоз, при котором внедрение таргетных (точечно воздействующих) препаратов отодвинуло трансплантацию: раньше ее приходилось проводить на ранних стадиях болезни, теперь — только если болезнь достигла продвинутой стадии.
Трансплантация костного мозга — один из самых сложных методов лечения в медицине, при котором может возникнуть большое количество различных осложнений, поэтому, если без трансплантации можно обойтись, мы стараемся ее избежать, применяем только в том случае, когда эффективность не вызывает сомнения, когда риск от заболевания превышает риск от трансплантации.
— Как давно этот метод существует? Можно ли считать его сравнительно новым?
— Ему уже 50 лет. Первая успешная трансплантация от аллогенного донора (другого человека) была выполнена в 1968 году ребенку с врожденным иммунодефицитом. Это произошло, кстати, тоже в городе Санкт-Петербурге, только в американском. До этого в течение 30-40 лет ученые-гематологи формировали это направление. Его развитие связано с развитием атомной энергетики, а также с бомбардировкой Хиросимы и Нагасаки. Тяжелое проявление последствий бомбардировки — поражение костного мозга. Стали проводить исследования, чтобы как-то защитить пострадавших людей. А потом уже гематологи и онкологи обнаружили, что трансплантация может быть эффективной и для их пациентов.
— Как этот метод пришел в Советский Союз?
— В связи с печальным событием — Чернобыльской катастрофой. Специалистов, которые пострадали во время аварии, пытались лечить с помощью трансплантаций.
Внедрялся метод непросто. Но уже к началу 1990-х появились первые успехи: стало понятно, что он работает, излечивает пациентов с ранее смертельными заболеваниями. К этому времени уже были открыты отделения в Москве, а также Санкт-Петербурге, где под руководством Бориса Владимировича Афанасьева, ныне директора нашей клиники, в 1991 году была выполнена первая в СССР успешная трансплантация костного мозга ребенку. Ребенок поправился.
Первые трансплантации выполнялись от братьев и сестер, но стало понятно, что этого недостаточно: у нас малочисленные семьи, а донора можно найти, только когда в семье несколько детей — например, если четверо детей, тогда с вероятностью 25% один их них окажется для другого совместимым донором.
Стала очевидной необходимость проводить трансплантации и от неродственных доноров. Реализация этой программы началась в 2000 году в Первом Санкт-Петербургском государственном медицинском университете. Метод развивался, потребность в этом виде лечения возрастала, ощущалась большая нехватка коек. И в сентябре 2007 года на базе Первого медицинского университета открылся наш институт, строительство которого проводилось по инициативе и поддержке университета, «Горбачев-Фонда» и Национального Резервного Банка.
— Спектр очень большой. В первую очередь, это злокачественные заболевания системы крови. Широкое распространение трансплантация имеет при наследственных заболеваниях с патологией костного мозга — это гемоглобинопатия, иммунодефицитные состояния, часть болезней накопления, например, синдром Гурлер, остеопетрозы.
Трансплантация костного мозга восстанавливает нормальное кроветворение за счет приживления клеток здорового донора, которые начинают в полном объеме выполнять свою функцию.
Основные показания к применению трансплантации давно сформулированы, но по мере накопления новой информации, появления новых лекарственных препаратов они постоянно пересматриваются. Наиболее яркий пример — хронический миелолейкоз, при котором внедрение таргетных (точечно воздействующих) препаратов отодвинуло трансплантацию: раньше ее приходилось проводить на ранних стадиях болезни, теперь — только если болезнь достигла продвинутой стадии.
Трансплантация костного мозга — один из самых сложных методов лечения в медицине, при котором может возникнуть большое количество различных осложнений, поэтому, если без трансплантации можно обойтись, мы стараемся ее избежать, применяем только в том случае, когда эффективность не вызывает сомнения, когда риск от заболевания превышает риск от трансплантации.
— Как давно этот метод существует? Можно ли считать его сравнительно новым?
— Ему уже 50 лет. Первая успешная трансплантация от аллогенного донора (другого человека) была выполнена в 1968 году ребенку с врожденным иммунодефицитом. Это произошло, кстати, тоже в городе Санкт-Петербурге, только в американском. До этого в течение 30-40 лет ученые-гематологи формировали это направление. Его развитие связано с развитием атомной энергетики, а также с бомбардировкой Хиросимы и Нагасаки. Тяжелое проявление последствий бомбардировки — поражение костного мозга. Стали проводить исследования, чтобы как-то защитить пострадавших людей. А потом уже гематологи и онкологи обнаружили, что трансплантация может быть эффективной и для их пациентов.
— Как этот метод пришел в Советский Союз?
— В связи с печальным событием — Чернобыльской катастрофой. Специалистов, которые пострадали во время аварии, пытались лечить с помощью трансплантаций.
Внедрялся метод непросто. Но уже к началу 1990-х появились первые успехи: стало понятно, что он работает, излечивает пациентов с ранее смертельными заболеваниями. К этому времени уже были открыты отделения в Москве, а также Санкт-Петербурге, где под руководством Бориса Владимировича Афанасьева, ныне директора нашей клиники, в 1991 году была выполнена первая в СССР успешная трансплантация костного мозга ребенку. Ребенок поправился.
Первые трансплантации выполнялись от братьев и сестер, но стало понятно, что этого недостаточно: у нас малочисленные семьи, а донора можно найти, только когда в семье несколько детей — например, если четверо детей, тогда с вероятностью 25% один их них окажется для другого совместимым донором.
Стала очевидной необходимость проводить трансплантации и от неродственных доноров. Реализация этой программы началась в 2000 году в Первом Санкт-Петербургском государственном медицинском университете. Метод развивался, потребность в этом виде лечения возрастала, ощущалась большая нехватка коек. И в сентябре 2007 года на базе Первого медицинского университета открылся наш институт, строительство которого проводилось по инициативе и поддержке университета, «Горбачев-Фонда» и Национального Резервного Банка.
— Что изменилось за эти годы? Что сегодня представляет собой НИИ ДОГиТ имени Горбачевой?
— Метод трансплантации костного мозга внедрен в широкую практику, и сегодня мы являемся крупнейшим трансплантационным центром в России и одним из крупных в Европе. Преимущество нашей клиники — наличие коек не только для детей, но и для взрослых. В год у нас выполняется до 400 трансплантаций. Петербург — лидер в этом направлении в России. Многие направления, которые сейчас развиваются, связаны непосредственно с Петербургом, здесь, например, проводились первые и самые сложные аллогенные (неродственные) трансплантации, разрабатывался метод трансплантации от гаплоидентичного донора (в первую очередь, от родителей). В 2018 году за значительный вклад в этой области Европейское общество по трансплантации костного мозга наградило директора нашего института, профессора Бориса Владимировича Афанасьева, международной премией «Выдающиеся клинические достижения».
Всего за 30 лет мы выполнили около четырех тысяч трансплантаций различных видов.
Развитие метода трансплантации всегда шло по нарастающей с усложнением в выборе донора: сначала родственные, потом неродственные доноры; ввиду высокой потребности перешли к трансплантации от гаплоидентичных доноров — доноров с 50-процентной степенью совместимости по трансплантационным генам. В первую очередь, в 90 процентах случаев, это родители, иногда — братья и сестры.
— С чего начинается поиск донора?
— Сначала мы всегда выполняем тканевое типирование (проверяем на совместимость) братьев и сестер, а также родителей. В отдельных случаях донорами могут стать братья или сестры родителей, кузины, но это казуистика — за все время у нас было, кажется, два таких случая. В странах, где есть близкородственные браки, это более распространенная ситуация. Бабушки и дедушки быть донорами не могут — они заведомо несовместимы. Дети могут становиться донорами для родственной трансплантации в любом возрасте, но только для своего брата или сестры с согласия родителей. По законодательству несовершеннолетние дети ни при каких обстоятельствах не могут быть донорами даже для своих родителей.
— Только в вашей клинике проводятся трансплантации и детям, и взрослым. Почему?
— Проводить разграничение очень сложно. Детские клиники — до 18 лет, но что делать с ребенком, если ему уже 18 с половиной, или 19, или 30 лет? Мы выполняем трансплантации и в старшей возрастной группе, пациентам после 50, если они физически сохранны.
— До скольки лет пациентам можно делать трансплантации?
— Верхняя граница все время поднимается — когда-то это были 40, 50, 60 лет. Многие клиники на Западе уже подняли возраст до 70-80 лет.
Значение имеет биологический возраст. Иногда и в 40 лет есть все признаки пожилого человека, а в 70 лет — все признаки молодости.
А вот потенциальные доноры должны быть более молодыми, не старше 45-ти. Дело в том, что человек, зарегистрированный в базе данных, может потребоваться как конкретный донор не сразу, а через несколько лет, когда заболеет тот, кому он максимально подходит. К этому моменту донор по-прежнему должен находиться в хорошей физической форме.
— Кого среди ваших пациентов больше — детей или взрослых?
— Потребность в трансплантации у взрослых на порядок выше. В силу того, что клиника смешанная, у нас процентов 60 взрослых и 40 процентов детей. Стоимость поиска неродственного донора, к сожалению, очень высока: собрать нужную сумму обычной семье не под силу. При этом для взрослых практически нет благотворительных фондов, проблемы взрослых практически не выносятся на общественное обсуждение, если только это не какие-то известные люди. Мы же в равной степени стараемся помочь всем пациентам, вне зависимости от возраста. Мы федеральная клиника, и к нам по квоте приезжают пациенты из всех регионов страны.
— Часто ли возникают ситуации, когда донора никак не найти?
— Такие ситуации не редки, поэтому мы и вышли на программу трансплантации от гаплоидентичного донора (родителей). Совместимость донора и реципиента в этом случае 50%. Поначалу это был достаточно сложный вид трансплантации, но сейчас технология разработана. Для нас это уже обычный метод лечения, он стоит, что называется на «потоке».
— Метод трансплантации костного мозга внедрен в широкую практику, и сегодня мы являемся крупнейшим трансплантационным центром в России и одним из крупных в Европе. Преимущество нашей клиники — наличие коек не только для детей, но и для взрослых. В год у нас выполняется до 400 трансплантаций. Петербург — лидер в этом направлении в России. Многие направления, которые сейчас развиваются, связаны непосредственно с Петербургом, здесь, например, проводились первые и самые сложные аллогенные (неродственные) трансплантации, разрабатывался метод трансплантации от гаплоидентичного донора (в первую очередь, от родителей). В 2018 году за значительный вклад в этой области Европейское общество по трансплантации костного мозга наградило директора нашего института, профессора Бориса Владимировича Афанасьева, международной премией «Выдающиеся клинические достижения».
Всего за 30 лет мы выполнили около четырех тысяч трансплантаций различных видов.
Развитие метода трансплантации всегда шло по нарастающей с усложнением в выборе донора: сначала родственные, потом неродственные доноры; ввиду высокой потребности перешли к трансплантации от гаплоидентичных доноров — доноров с 50-процентной степенью совместимости по трансплантационным генам. В первую очередь, в 90 процентах случаев, это родители, иногда — братья и сестры.
— С чего начинается поиск донора?
— Сначала мы всегда выполняем тканевое типирование (проверяем на совместимость) братьев и сестер, а также родителей. В отдельных случаях донорами могут стать братья или сестры родителей, кузины, но это казуистика — за все время у нас было, кажется, два таких случая. В странах, где есть близкородственные браки, это более распространенная ситуация. Бабушки и дедушки быть донорами не могут — они заведомо несовместимы. Дети могут становиться донорами для родственной трансплантации в любом возрасте, но только для своего брата или сестры с согласия родителей. По законодательству несовершеннолетние дети ни при каких обстоятельствах не могут быть донорами даже для своих родителей.
— Только в вашей клинике проводятся трансплантации и детям, и взрослым. Почему?
— Проводить разграничение очень сложно. Детские клиники — до 18 лет, но что делать с ребенком, если ему уже 18 с половиной, или 19, или 30 лет? Мы выполняем трансплантации и в старшей возрастной группе, пациентам после 50, если они физически сохранны.
— До скольки лет пациентам можно делать трансплантации?
— Верхняя граница все время поднимается — когда-то это были 40, 50, 60 лет. Многие клиники на Западе уже подняли возраст до 70-80 лет.
Значение имеет биологический возраст. Иногда и в 40 лет есть все признаки пожилого человека, а в 70 лет — все признаки молодости.
А вот потенциальные доноры должны быть более молодыми, не старше 45-ти. Дело в том, что человек, зарегистрированный в базе данных, может потребоваться как конкретный донор не сразу, а через несколько лет, когда заболеет тот, кому он максимально подходит. К этому моменту донор по-прежнему должен находиться в хорошей физической форме.
— Кого среди ваших пациентов больше — детей или взрослых?
— Потребность в трансплантации у взрослых на порядок выше. В силу того, что клиника смешанная, у нас процентов 60 взрослых и 40 процентов детей. Стоимость поиска неродственного донора, к сожалению, очень высока: собрать нужную сумму обычной семье не под силу. При этом для взрослых практически нет благотворительных фондов, проблемы взрослых практически не выносятся на общественное обсуждение, если только это не какие-то известные люди. Мы же в равной степени стараемся помочь всем пациентам, вне зависимости от возраста. Мы федеральная клиника, и к нам по квоте приезжают пациенты из всех регионов страны.
— Часто ли возникают ситуации, когда донора никак не найти?
— Такие ситуации не редки, поэтому мы и вышли на программу трансплантации от гаплоидентичного донора (родителей). Совместимость донора и реципиента в этом случае 50%. Поначалу это был достаточно сложный вид трансплантации, но сейчас технология разработана. Для нас это уже обычный метод лечения, он стоит, что называется на «потоке».
Если возникают проблемы с поиском донора в семье, мы привлекаем благотворительные организации, в первую очередь, фонд AdVita; детям также помогал РусФонд, помогает фонд «Свет».
Фонд AdVita создавался с нашим участием, в первую очередь, именно для того, чтобы расширять программу поиска неродственных доноров. В России в то время не было своего донорского регистра, а поиск донора не оплачивается в счет квоты на выполнение трансплантации. 17 лет назад к нам пришел Павел Гринберг (исполнительный директор фонда AdVita), и по его инициативе, а также по инициативе Бориса Владимировича Афанасьева и сотрудников нашей клиники AdVita и появилась.
Фонд AdVita создавался с нашим участием, в первую очередь, именно для того, чтобы расширять программу поиска неродственных доноров. В России в то время не было своего донорского регистра, а поиск донора не оплачивается в счет квоты на выполнение трансплантации. 17 лет назад к нам пришел Павел Гринберг (исполнительный директор фонда AdVita), и по его инициативе, а также по инициативе Бориса Владимировича Афанасьева и сотрудников нашей клиники AdVita и появилась.
— Почему у одного человека потенциальных доноров десятки, а другому и одного никак не найти?
— Это зависит от генотипа. Бывают более часто встречающиеся в популяции гены, а бывают редкие. Обычно если найдется 30-40 доноров, это уже неплохо, выше ста — более редкая ситуация.
— Российский донорский регистр существует недавно и еще сравнительно мал. Но, наверно, ситуацию с поисками усложняет и то, что генетическое разнообразие у нас большое? Ведь страна очень велика.
— В настоящее время у нас несколько баз данных, объединяющих информацию о потенциальных донорах костного мозга, но они пока не имеют официального статуса регистра. Мы, действительно, очень сложны. Нашу территорию населяет очень большое количество народов и народностей. Это связано еще и с тем, что мы находимся исторически на пересечении между Азией и Европой, приток популяции у нас и с Востока, и с Запада, и с Юга. Так что сложности, конечно, возникают.
— И тогда приходится искать донора за рубежом? Как это происходит?
— Поиск начинается в международной базе, которая отсылает в тот регистр, в котором состоит донор. Очень хороший регистр в Германии, к тому же, мы с немцами очень близки, и процент успешных результатов поиска у нас очень высокий. Давно существуют регистры в Америке, Англии, Италии. У нас были доноры из Тайваня, Америки, Канады, Австралии, даже из Южно-Африканской республики.
— Наверное, доставка донорских клеток — очень сложный процесс?
— Тут все полностью синхронизировано. По регламенту на доставку отводится 72 часа, но мы стараемся не выходить за 48. Такая погода, как сейчас — снегопад — это очень плохо, потому что может быть несостыковка самолетов. Когда произошло извержение вулкана в Исландии, была очень серьезная ситуация — в Европе отменялись все рейсы. А у нас как раз летел курьер с клетками.
— А сами доноры приехать не могут?
— Нет, такого никогда не бывает — это не предусмотрено международными правилами.
— В каких случаях после трансплантации пациентам дополнительно подсаживают донорские клетки? Возможно ли это, если донор из другой страны?
— Введение лимфоцитов от донора мы используем для профилактики рецидива лейкоза или его лечения, а также в случае наметившегося отторжения трансплантата. Если донор из зарубежного регистра, то мы запрашиваем клетки — это уже, конечно, дешевле, чем сам трансплантат.
— Почему поиск донора порой стоит десятки тысяч долларов?
— Используются современные методы типирования, в зарубежных странах своя финансовая политика, и распределение средств отличается от нашего. Фиксированной цены за поиск нет — она зависит от страны, в которой находится донор. Самые дорогие — американские доноры. Поэтому постоянно встает вопрос о пополнении российского регистра неродственных доноров.
— Донорство костного мозга похоже на донорство крови?
— Донорство костного мозга абсолютно безопасно, как и донорство крови. Только с юридической точки зрения это не такая простая процедура: костный мозг — орган, так что речь идет уже о трансплантации органов и тканей. Если после сдачи крови через три месяца можно сдавать ее повторно и для других людей, то донором костного мозга можно стать только для одного человека. Если возникает вопрос о повторной трансплантации, мы, конечно, можем взять донора для пациента и во второй раз, и в третий. Но для другого человека он быть донором уже не может. А вот донором крови может продолжать быть.
— Это зависит от генотипа. Бывают более часто встречающиеся в популяции гены, а бывают редкие. Обычно если найдется 30-40 доноров, это уже неплохо, выше ста — более редкая ситуация.
— Российский донорский регистр существует недавно и еще сравнительно мал. Но, наверно, ситуацию с поисками усложняет и то, что генетическое разнообразие у нас большое? Ведь страна очень велика.
— В настоящее время у нас несколько баз данных, объединяющих информацию о потенциальных донорах костного мозга, но они пока не имеют официального статуса регистра. Мы, действительно, очень сложны. Нашу территорию населяет очень большое количество народов и народностей. Это связано еще и с тем, что мы находимся исторически на пересечении между Азией и Европой, приток популяции у нас и с Востока, и с Запада, и с Юга. Так что сложности, конечно, возникают.
— И тогда приходится искать донора за рубежом? Как это происходит?
— Поиск начинается в международной базе, которая отсылает в тот регистр, в котором состоит донор. Очень хороший регистр в Германии, к тому же, мы с немцами очень близки, и процент успешных результатов поиска у нас очень высокий. Давно существуют регистры в Америке, Англии, Италии. У нас были доноры из Тайваня, Америки, Канады, Австралии, даже из Южно-Африканской республики.
— Наверное, доставка донорских клеток — очень сложный процесс?
— Тут все полностью синхронизировано. По регламенту на доставку отводится 72 часа, но мы стараемся не выходить за 48. Такая погода, как сейчас — снегопад — это очень плохо, потому что может быть несостыковка самолетов. Когда произошло извержение вулкана в Исландии, была очень серьезная ситуация — в Европе отменялись все рейсы. А у нас как раз летел курьер с клетками.
— А сами доноры приехать не могут?
— Нет, такого никогда не бывает — это не предусмотрено международными правилами.
— В каких случаях после трансплантации пациентам дополнительно подсаживают донорские клетки? Возможно ли это, если донор из другой страны?
— Введение лимфоцитов от донора мы используем для профилактики рецидива лейкоза или его лечения, а также в случае наметившегося отторжения трансплантата. Если донор из зарубежного регистра, то мы запрашиваем клетки — это уже, конечно, дешевле, чем сам трансплантат.
— Почему поиск донора порой стоит десятки тысяч долларов?
— Используются современные методы типирования, в зарубежных странах своя финансовая политика, и распределение средств отличается от нашего. Фиксированной цены за поиск нет — она зависит от страны, в которой находится донор. Самые дорогие — американские доноры. Поэтому постоянно встает вопрос о пополнении российского регистра неродственных доноров.
— Донорство костного мозга похоже на донорство крови?
— Донорство костного мозга абсолютно безопасно, как и донорство крови. Только с юридической точки зрения это не такая простая процедура: костный мозг — орган, так что речь идет уже о трансплантации органов и тканей. Если после сдачи крови через три месяца можно сдавать ее повторно и для других людей, то донором костного мозга можно стать только для одного человека. Если возникает вопрос о повторной трансплантации, мы, конечно, можем взять донора для пациента и во второй раз, и в третий. Но для другого человека он быть донором уже не может. А вот донором крови может продолжать быть.
СТАТЬ ДОНОРОМ КРОВИ ИЛИ КОСТНОГО МОЗГА
Каждому, кто заболел раком, требуется донорская кровь. Химио- и лучевая терапия уничтожают быстро делящиеся клетки, в том числе клетки костного мозга. Какое-то время костный мозг не может производить рабочие клетки крови. А значит, в крови пациента не хватает эритроцитов, которые переносят кислород, лимфоцитов, которые защищают от инфекций, тромбоцитов, которые предотвращают кровотечения. Доноры крови одалживают свои рабочие клетки пациенту, пока не восстановится его кроветворение. Без переливаний донорской крови вылечить онкологического пациента практически невозможно.
Каждую неделю благотворительный фонд AdVita публикует список подопечных фонда, которым именно сейчас нужны переливания. Имена этих людей вы можете назвать в регистратурах указанных клиник и сдать кровь адресно. Самый простой способ следить за списками – подписаться на группу донорской службы фонда "ВКонтакте".
Если у человека онкологическое, иммунологическое или аутоиммунное заболевание, врачи могут порекомендовать пересадку костного мозга. Обычно это последний шанс спасти человеку жизнь.
Когда человеку нужен костный мозг, в первую очередь проверяют его родственников. Шансы невелики — в случае братьев и сестёр вероятность 1:4, а совместимость родителей и детей ещё меньше. Если среди родных доноров не нашлось, ищут неродственных доноров — для этого нужен специальный регистр.
Регистр — это база потенциальных доноров костного мозга. Потенциальный донор — еще не донор: у него не забирают костный мозг, он только числится в базе данных. Реальным донором человек становится, когда кому-то подходит его костный мозг. Чем больше в регистре потенциальных доноров, тем выше вероятность найти пациенту реального донора.
Каждую неделю благотворительный фонд AdVita публикует список подопечных фонда, которым именно сейчас нужны переливания. Имена этих людей вы можете назвать в регистратурах указанных клиник и сдать кровь адресно. Самый простой способ следить за списками – подписаться на группу донорской службы фонда "ВКонтакте".
Если у человека онкологическое, иммунологическое или аутоиммунное заболевание, врачи могут порекомендовать пересадку костного мозга. Обычно это последний шанс спасти человеку жизнь.
Когда человеку нужен костный мозг, в первую очередь проверяют его родственников. Шансы невелики — в случае братьев и сестёр вероятность 1:4, а совместимость родителей и детей ещё меньше. Если среди родных доноров не нашлось, ищут неродственных доноров — для этого нужен специальный регистр.
Регистр — это база потенциальных доноров костного мозга. Потенциальный донор — еще не донор: у него не забирают костный мозг, он только числится в базе данных. Реальным донором человек становится, когда кому-то подходит его костный мозг. Чем больше в регистре потенциальных доноров, тем выше вероятность найти пациенту реального донора.
! Подробнее узнать о том, как стать донором костного мозга, можно на сайте bonemarrow.advita.ru
! Если вы хотите стать донором крови и/или потенциальным донором костного мозга, свяжитесь с координатором донорской службы фонда AdVita по телефонам: +7 (812) 33 727 33 или +7 (901) 3-0000-25, по будням с 10:00 до 18:00, или напишите на donor@advita.ru.
! Если вы хотите стать донором крови и/или потенциальным донором костного мозга, свяжитесь с координатором донорской службы фонда AdVita по телефонам: +7 (812) 33 727 33 или +7 (901) 3-0000-25, по будням с 10:00 до 18:00, или напишите на donor@advita.ru.
— Как позаботиться о себе, чтобы восстановиться после процедуры донации?
— Гулять, хорошо питаться, высыпаться, может быть, работать чуть менее интенсивно в первый месяц — то, что называется «здоровый образ жизни». Больше ничего. После донации клеток костного мозга в течение месяца всё восстановится.
— Когда и насколько серьезно обследуют доноров? Надо ли для этого ложиться в больницу?
— Скрининг донора проводится всегда, чтобы исключить все заболевания, которые могут быть опасны для реципиента. Детально это делается в течение месяца, когда человек уже выбран в качестве донора. Всё только амбулаторно, ложиться в больницу, конечно, не надо.
Допустим, нашлось 15 потенциальных доноров, которые могут по степени совместимости подойти конкретному пациенту, и из них нужно выбрать одного. Тогда их начинают последовательно обследовать — до первого донора, который подошел определенно. Тогда остальных отпускают, а его начинают обследовать более подробно, всесторонне, проверяют на наличие сопутствующих заболеваний, препятствующих донорству.
— Что такое реакция «трансплантат против хозяина»? Появились ли способы с ней бороться?
— Реакция «трансплантат против хозяина» (РТПХ) — самое серьезное осложнение у человека, который перенес трансплантацию от аллогенного донора. Для РТПХ всегда существовали методы профилактики и терапия. Сейчас у нас больше возможностей для управления ситуацией, но проявления реакции все равно остаются — мы все-таки пересаживаем иммунокомпетентные клетки совершенно другого человека, в лучшем случае генетически совместимые на 100%, а, возможно, и только на 50%, по генам, ответственным за приживление. А всего у нас генов намного больше. Несовместимость все равно имеет место, и поэтому возникает иммунологический конфликт. Проблема в том, что перед трансплантацией мы не можем знать, насколько серьезно будет выражен конфликт у конкретного пациента. РТПХ — реакция очень серьезная, требует лечения и назначения дорогостоящих препаратов.
— Может ли она возникнуть не сразу после трансплантации, а спустя какое-то время?
— Она подразделяется на острую и хроническую. Острая РТПХ возникает в первые сто дней после трансплантации, хроническая может возникать и в отдаленном периоде, проявляться как аутоиммунное заболевание с поражением любого органа. Возникновение реакции всегда создает тревожную ситуацию, но ее особенность в том, что она имеет очень выраженный противорецидивный эффект, направленный на лечение основного заболевания. Сказать, что мы стараемся избежать эту реакцию полностью при злокачественных заболеваниях, будет неправильно: в какой-то степени она должна быть, поскольку имеет терапевтическое воздействие.
— Вы объяснили, что такое аллогенные трансплантации — трансплантации от родственного и неродственного донора. А что такое трансплантации аутологичные? Это когда человек становится донором самому себе?
— Аутологичные трансплантации — когда человеку пересаживают собственные клетки. Это частая ситуация при солидных опухолях, лимфомах, миеломной болезни. При лейкозах мы от такой практики почти отошли, стараемся использовать клетки другого человека.
— Существуют ли программы реабилитации для людей, которые перенесли трансплантацию?
— Реабилитации сейчас уделяется очень большое внимание, особенно у детей. Методы различные — и физические, и психологические. У нас есть отдельная программа, в рамках которой в клинике даже открыта школа, работают педагоги, балетный класс, разрабатываются специальные виды физических упражнений. Планируется строительство клинико-реабилитационного комплекса на территории нашего университета. Надеемся, что он будет построен через три-четыре года.
— Как долго после трансплантации пациент должен находиться под наблюдением врачей клиники?
— Строго под наблюдением врачей — первые сто дней, потом менее строго полгода, год. А дальше мы наблюдаем раз в два, в три года, все реже и реже. Дети растут, у них могут появляться отдаленные проблемы и осложнения, связанные с трансплантацией. Но есть и дети, которые о нас забыли и живут отдельной жизнью.
— Может ли пациент ждать донора несколько лет?
— Такое возможно, например, при наследственных заболеваниях. Однажды у нас была семья, в которой был ребенок с редким заболеванием. Для него не нашлось донора. Семья хотела иметь еще детей. Тогда матери провели искусственное оплодотворение — выбрали яйцеклетку, которая не несла больного гена, одновременно определили совместимость по генам HLA-системы. В результате родился не только здоровый ребенок, но и совместимый как донор. И уже от него, здорового, совместимого донора, провели трансплантацию больному ребенку. Теперь у обоих детей все хорошо.
Беседовала Нина Фрейман.
— Гулять, хорошо питаться, высыпаться, может быть, работать чуть менее интенсивно в первый месяц — то, что называется «здоровый образ жизни». Больше ничего. После донации клеток костного мозга в течение месяца всё восстановится.
— Когда и насколько серьезно обследуют доноров? Надо ли для этого ложиться в больницу?
— Скрининг донора проводится всегда, чтобы исключить все заболевания, которые могут быть опасны для реципиента. Детально это делается в течение месяца, когда человек уже выбран в качестве донора. Всё только амбулаторно, ложиться в больницу, конечно, не надо.
Допустим, нашлось 15 потенциальных доноров, которые могут по степени совместимости подойти конкретному пациенту, и из них нужно выбрать одного. Тогда их начинают последовательно обследовать — до первого донора, который подошел определенно. Тогда остальных отпускают, а его начинают обследовать более подробно, всесторонне, проверяют на наличие сопутствующих заболеваний, препятствующих донорству.
— Что такое реакция «трансплантат против хозяина»? Появились ли способы с ней бороться?
— Реакция «трансплантат против хозяина» (РТПХ) — самое серьезное осложнение у человека, который перенес трансплантацию от аллогенного донора. Для РТПХ всегда существовали методы профилактики и терапия. Сейчас у нас больше возможностей для управления ситуацией, но проявления реакции все равно остаются — мы все-таки пересаживаем иммунокомпетентные клетки совершенно другого человека, в лучшем случае генетически совместимые на 100%, а, возможно, и только на 50%, по генам, ответственным за приживление. А всего у нас генов намного больше. Несовместимость все равно имеет место, и поэтому возникает иммунологический конфликт. Проблема в том, что перед трансплантацией мы не можем знать, насколько серьезно будет выражен конфликт у конкретного пациента. РТПХ — реакция очень серьезная, требует лечения и назначения дорогостоящих препаратов.
— Может ли она возникнуть не сразу после трансплантации, а спустя какое-то время?
— Она подразделяется на острую и хроническую. Острая РТПХ возникает в первые сто дней после трансплантации, хроническая может возникать и в отдаленном периоде, проявляться как аутоиммунное заболевание с поражением любого органа. Возникновение реакции всегда создает тревожную ситуацию, но ее особенность в том, что она имеет очень выраженный противорецидивный эффект, направленный на лечение основного заболевания. Сказать, что мы стараемся избежать эту реакцию полностью при злокачественных заболеваниях, будет неправильно: в какой-то степени она должна быть, поскольку имеет терапевтическое воздействие.
— Вы объяснили, что такое аллогенные трансплантации — трансплантации от родственного и неродственного донора. А что такое трансплантации аутологичные? Это когда человек становится донором самому себе?
— Аутологичные трансплантации — когда человеку пересаживают собственные клетки. Это частая ситуация при солидных опухолях, лимфомах, миеломной болезни. При лейкозах мы от такой практики почти отошли, стараемся использовать клетки другого человека.
— Существуют ли программы реабилитации для людей, которые перенесли трансплантацию?
— Реабилитации сейчас уделяется очень большое внимание, особенно у детей. Методы различные — и физические, и психологические. У нас есть отдельная программа, в рамках которой в клинике даже открыта школа, работают педагоги, балетный класс, разрабатываются специальные виды физических упражнений. Планируется строительство клинико-реабилитационного комплекса на территории нашего университета. Надеемся, что он будет построен через три-четыре года.
— Как долго после трансплантации пациент должен находиться под наблюдением врачей клиники?
— Строго под наблюдением врачей — первые сто дней, потом менее строго полгода, год. А дальше мы наблюдаем раз в два, в три года, все реже и реже. Дети растут, у них могут появляться отдаленные проблемы и осложнения, связанные с трансплантацией. Но есть и дети, которые о нас забыли и живут отдельной жизнью.
— Может ли пациент ждать донора несколько лет?
— Такое возможно, например, при наследственных заболеваниях. Однажды у нас была семья, в которой был ребенок с редким заболеванием. Для него не нашлось донора. Семья хотела иметь еще детей. Тогда матери провели искусственное оплодотворение — выбрали яйцеклетку, которая не несла больного гена, одновременно определили совместимость по генам HLA-системы. В результате родился не только здоровый ребенок, но и совместимый как донор. И уже от него, здорового, совместимого донора, провели трансплантацию больному ребенку. Теперь у обоих детей все хорошо.
Беседовала Нина Фрейман.
Чем отличается лечение рака у детей и взрослых
Какие симптомы должны стать тревожным звонком для родителей? Как и насколько успешно сегодня лечат онкогематологические заболевания у детей? Насколько токсично лечение? На эти и другие вопросы отвечает Юлия Диникина, заведующая детским онкогематологическим отделением Национального Медицинского Исследовательского Центра им. В. А. Алмазова.

Юлия Диникина, заведующая отделением химиотерапии онкогематологических заболеваний и трансплантации костного мозга для детей, врач-гематолог
— Чем отличается рак у детей от рака у взрослых?
— В детской онкологии первостепенный вопрос — причина возникновения болезни. При большей части опухолей у детей дело исключительно в генетических факторах. Именно они определяют причину врожденных опухолей и первый пик заболеваемости у детей в возрасте от 2-х до 4-х лет.
Еще одно принципиальное отличие от взрослого рака — другая морфологическая структура опухолей: например, у детей практически не встречаются рак кожи, толстой кишки, поджелудочной железы, молочной железы. Чаще всего у них бывают лейкозы, лимфомы, опухоли центральной нервной системы, нейробластома.
Течение онкологических заболеваний у детей, как правило, крайне агрессивное, но лечение высокоэффективное, и прогноз значительно более благоприятный.
Существует мнение, что у каждого взрослого есть «шанс дожить до своего рака»: с возрастом риски возрастают. Только вот причины его развития совершенно иные, чем у детей, причем для каждого из возможных типов опухоли они свои.
Дети, слава Богу, болеют гораздо реже, но все равно случаев достаточно много, особенно в последнее время. Скорее всего, дело не в том, что растет заболеваемость, а в том, что улучшилась диагностика.
— На какие симптомы родителям стоит обратить внимание? Что считать тревожным звонком?
— В двух словах и не скажешь. Прежде всего, надо обращать внимание на такие симптомы, как слабость, снижение аппетита, потеря веса, необъяснимые подъемы температуры тела. Ухудшение зрения, косоглазие, беспричинные головные боли, рвоты — всё это тревожные знаки. У малыша родители всегда обратят внимание на увеличение животика в объеме, увеличение или припухлость суставов, конечностей, появление новообразований на туловище.
Самая сложная категория пациентов — подростки: все симптомы могут скрыть, потому что не придают им значения, а иногда просто стесняются обратиться за помощью. Девчонки радуются потере веса, а это может оказаться патологией. Про неожиданно обильные менструации или непривычные выделения — молчат. Тут, конечно, крайне важно доверие между родителями и детьми. Я считаю, что очень важная и ответственная задача для родителей — научить ребенка правильно относиться к своему здоровью.
— Школьные медосмотры могут помочь выявить серьезные заболевания?
— Диспансеризация в школе крайне важна, равно как и в детском саду. Ребенок должен раз в год сдать необходимый клинический минимум, его должны осмотреть специалисты, есть определенные сроки проведения УЗИ, ЭКГ и других методов обследования. Всё это способствует ранней диагностике различных заболеваний, не только онкологических.
— Родители часто допускают ошибки?
— Быть родителем значит, в первую очередь, любить своего ребенка. Любовь подразумевает уход, безопасность, успешное воспитание. Будущее малыша во многом определяется правильностью решений, которые принимают за него, пока он мал. Это касается и здоровья. К сожалению, есть категория родителей совершенно безумных. Они могут быть очень начитанными, образованными людьми, но по какой-то причине, например, отказываться от прививок. Я считаю, что ответственность за состояние здоровья ребенка и за принятие медицинских решений все-таки должен нести врач. Родители должны с полным доверием обращаться к нему и следовать рекомендациям. К сожалению, иногда причина позднего обращения за специализированной помощью — это именно несвоевременное выполнение рекомендаций родителями. Мама должна знать, что при малейшем необъяснимом неблагополучии ребенка нужна консультация педиатра.
— В детской онкологии первостепенный вопрос — причина возникновения болезни. При большей части опухолей у детей дело исключительно в генетических факторах. Именно они определяют причину врожденных опухолей и первый пик заболеваемости у детей в возрасте от 2-х до 4-х лет.
Еще одно принципиальное отличие от взрослого рака — другая морфологическая структура опухолей: например, у детей практически не встречаются рак кожи, толстой кишки, поджелудочной железы, молочной железы. Чаще всего у них бывают лейкозы, лимфомы, опухоли центральной нервной системы, нейробластома.
Течение онкологических заболеваний у детей, как правило, крайне агрессивное, но лечение высокоэффективное, и прогноз значительно более благоприятный.
Существует мнение, что у каждого взрослого есть «шанс дожить до своего рака»: с возрастом риски возрастают. Только вот причины его развития совершенно иные, чем у детей, причем для каждого из возможных типов опухоли они свои.
Дети, слава Богу, болеют гораздо реже, но все равно случаев достаточно много, особенно в последнее время. Скорее всего, дело не в том, что растет заболеваемость, а в том, что улучшилась диагностика.
— На какие симптомы родителям стоит обратить внимание? Что считать тревожным звонком?
— В двух словах и не скажешь. Прежде всего, надо обращать внимание на такие симптомы, как слабость, снижение аппетита, потеря веса, необъяснимые подъемы температуры тела. Ухудшение зрения, косоглазие, беспричинные головные боли, рвоты — всё это тревожные знаки. У малыша родители всегда обратят внимание на увеличение животика в объеме, увеличение или припухлость суставов, конечностей, появление новообразований на туловище.
Самая сложная категория пациентов — подростки: все симптомы могут скрыть, потому что не придают им значения, а иногда просто стесняются обратиться за помощью. Девчонки радуются потере веса, а это может оказаться патологией. Про неожиданно обильные менструации или непривычные выделения — молчат. Тут, конечно, крайне важно доверие между родителями и детьми. Я считаю, что очень важная и ответственная задача для родителей — научить ребенка правильно относиться к своему здоровью.
— Школьные медосмотры могут помочь выявить серьезные заболевания?
— Диспансеризация в школе крайне важна, равно как и в детском саду. Ребенок должен раз в год сдать необходимый клинический минимум, его должны осмотреть специалисты, есть определенные сроки проведения УЗИ, ЭКГ и других методов обследования. Всё это способствует ранней диагностике различных заболеваний, не только онкологических.
— Родители часто допускают ошибки?
— Быть родителем значит, в первую очередь, любить своего ребенка. Любовь подразумевает уход, безопасность, успешное воспитание. Будущее малыша во многом определяется правильностью решений, которые принимают за него, пока он мал. Это касается и здоровья. К сожалению, есть категория родителей совершенно безумных. Они могут быть очень начитанными, образованными людьми, но по какой-то причине, например, отказываться от прививок. Я считаю, что ответственность за состояние здоровья ребенка и за принятие медицинских решений все-таки должен нести врач. Родители должны с полным доверием обращаться к нему и следовать рекомендациям. К сожалению, иногда причина позднего обращения за специализированной помощью — это именно несвоевременное выполнение рекомендаций родителями. Мама должна знать, что при малейшем необъяснимом неблагополучии ребенка нужна консультация педиатра.
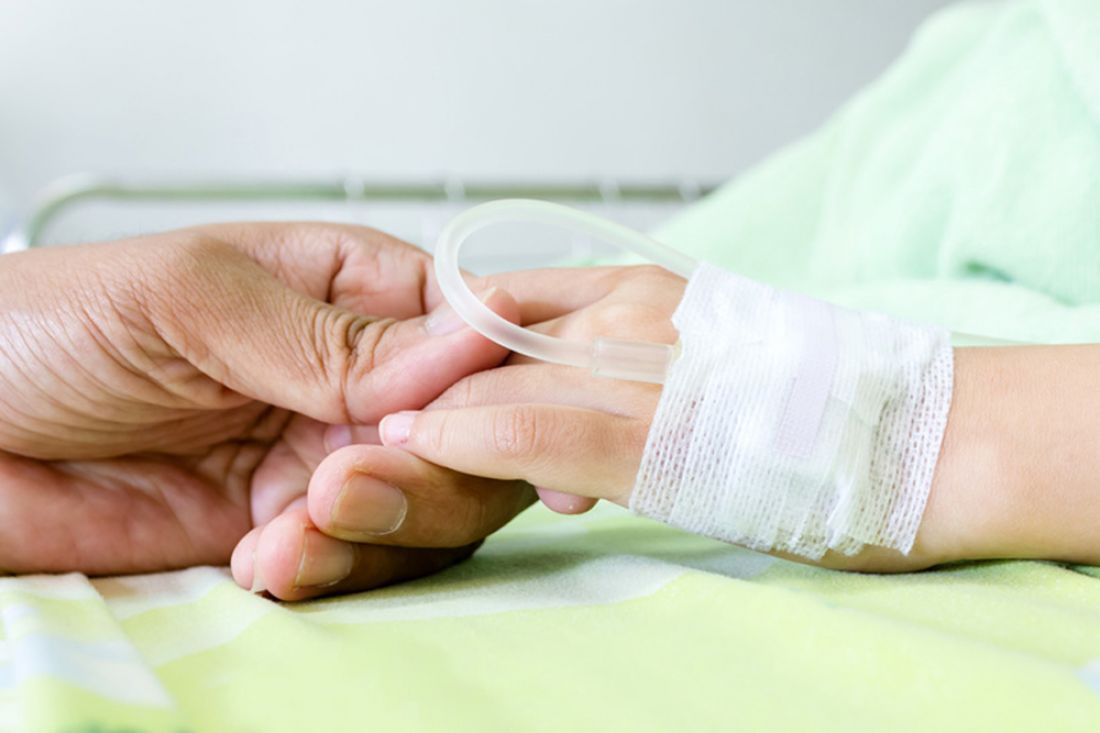
(с) pixabay
— Какие новые методы лечения детских онкогематологических заболеваний появились в последнее время?
— Больше всего обсуждаются сейчас возможности таргетной и иммунотерапии при различных опухолях. Еще не все из этих методов имеют регистрацию в Российской Федерации, но при некоторых заболеваниях мы можем использовать даже незарегистрированные препараты, если убеждены, что это улучшит прогноз для пациента.
Сегодня CAR T-клеточная терапия — это тоже уже реальность: в НМИЦ детской онкологии и гематологии им. Д. Рогачева в Москве есть успешные случаи такого лечения. У нас пока еще этот метод на стадии разработки. Надеемся, что в нашем центре скоро будет доступна и эта технология.
— Как работает CAR T-клеточная терапия?
— Крайне трудно дать исчерпывающий ответ на этот вопрос. Если упростить весь сверхсложный принцип метода, то можно сказать так: вне человеческого организма клетки модифицируются и создается своего рода «суперклетка». Когда ее вводят в организм, она может распознать и уничтожить злокачественные клетки. Таким образом запускается иммунологическая борьба. Этот механизм принципиально отличается от действия цитостатиков (группа противоопухолевых препаратов, которые нарушают процессы роста, развития и механизмы деления всех клеток организма, включая злокачественные).
Вообще происходит очень много интересного. Мне кажется, лет через десять всё будет вообще по-другому. Наверное, постепенно будут внедряться роботизированные технологии, изменятся технологии лечения. Очень быстро всё развивается, мы идем вперед — это однозначно.
— Бывает ли, что пациенты поправляются неожиданно для вас?
— Иногда кажется, что заболевание совершенно инкурабельное, а потом индивидуальная чувствительность к химиотерапии, использование современных препаратов изменяют прогноз в лучшую сторону. За каждого ребенка боремся, конечно. В любом пациенте надо видеть потенциально выздоравливающего.
Когда мы разговариваем с родителями в начале лечения, мы опираемся на данные международной статистики — процент благоприятного исхода болезни в зависимости от гистологического варианта опухоли, стадии, возраста. Но есть и другие, независимые факторы, которые могут все кардинально изменить. Надежда должна быть всегда!
— Какие заболевания стали лечиться лучше?
— Те заболевания, для которых появились новые препараты, таргетная терапия; для которых работают комбинации различных методов. Для рефрактерных форм лимфомы Ходжкина, некоторых вариантов лейкозов появились высокоэффективные препараты, позволяющие достигать ремиссии. Сейчас очень неплохо лечатся и опухоли ЦНС — некоторые варианты, медуллобластомы, например. Есть группы заболеваний у малышей с исходно благоприятными прогнозами — нейробластома, опухоль Вилмса; некоторые варианты сарком мягких тканей. Чуть лучше стали результаты лечения апластических анемий за счет внедрения новых схем комбинированной терапии. При многих заболеваниях используются более интенсивные методы лечения, в их числе аллогенная трансплантация костного мозга. При нейробластоме есть попытки использования иммунотерапии, при опухолях центральной нервной системы появляются менее токсичные методы, такие, как протонная лучевая терапия.
— Больше всего обсуждаются сейчас возможности таргетной и иммунотерапии при различных опухолях. Еще не все из этих методов имеют регистрацию в Российской Федерации, но при некоторых заболеваниях мы можем использовать даже незарегистрированные препараты, если убеждены, что это улучшит прогноз для пациента.
Сегодня CAR T-клеточная терапия — это тоже уже реальность: в НМИЦ детской онкологии и гематологии им. Д. Рогачева в Москве есть успешные случаи такого лечения. У нас пока еще этот метод на стадии разработки. Надеемся, что в нашем центре скоро будет доступна и эта технология.
— Как работает CAR T-клеточная терапия?
— Крайне трудно дать исчерпывающий ответ на этот вопрос. Если упростить весь сверхсложный принцип метода, то можно сказать так: вне человеческого организма клетки модифицируются и создается своего рода «суперклетка». Когда ее вводят в организм, она может распознать и уничтожить злокачественные клетки. Таким образом запускается иммунологическая борьба. Этот механизм принципиально отличается от действия цитостатиков (группа противоопухолевых препаратов, которые нарушают процессы роста, развития и механизмы деления всех клеток организма, включая злокачественные).
Вообще происходит очень много интересного. Мне кажется, лет через десять всё будет вообще по-другому. Наверное, постепенно будут внедряться роботизированные технологии, изменятся технологии лечения. Очень быстро всё развивается, мы идем вперед — это однозначно.
— Бывает ли, что пациенты поправляются неожиданно для вас?
— Иногда кажется, что заболевание совершенно инкурабельное, а потом индивидуальная чувствительность к химиотерапии, использование современных препаратов изменяют прогноз в лучшую сторону. За каждого ребенка боремся, конечно. В любом пациенте надо видеть потенциально выздоравливающего.
Когда мы разговариваем с родителями в начале лечения, мы опираемся на данные международной статистики — процент благоприятного исхода болезни в зависимости от гистологического варианта опухоли, стадии, возраста. Но есть и другие, независимые факторы, которые могут все кардинально изменить. Надежда должна быть всегда!
— Какие заболевания стали лечиться лучше?
— Те заболевания, для которых появились новые препараты, таргетная терапия; для которых работают комбинации различных методов. Для рефрактерных форм лимфомы Ходжкина, некоторых вариантов лейкозов появились высокоэффективные препараты, позволяющие достигать ремиссии. Сейчас очень неплохо лечатся и опухоли ЦНС — некоторые варианты, медуллобластомы, например. Есть группы заболеваний у малышей с исходно благоприятными прогнозами — нейробластома, опухоль Вилмса; некоторые варианты сарком мягких тканей. Чуть лучше стали результаты лечения апластических анемий за счет внедрения новых схем комбинированной терапии. При многих заболеваниях используются более интенсивные методы лечения, в их числе аллогенная трансплантация костного мозга. При нейробластоме есть попытки использования иммунотерапии, при опухолях центральной нервной системы появляются менее токсичные методы, такие, как протонная лучевая терапия.

(с) pixabay
— Протонная лучевая терапия , что это такое?
— Это метод, позволяющий повреждать опухолевую ткань с минимальным воздействием на окружающие здоровые ткани и жизненно важные органы. Это снижает риски нейрокогнитивных нарушений у детей раннего возраста, вторичных опухолей. И переносимость такой терапии лучше. Есть локализации опухолей, при которых она абсолютно обязательна, например, если опухоль находится в зоне перекреста зрительных нервов, когда есть риск потери зрения. Примеров много.
— Этот вид лечения уже доступен в России?
— Он стал доступен год назад в МИБС (Медицинский институт имени Березина Сергея), но пока еще не для всех регионов РФ он бесплатный. Вопрос о необходимости протонной лучевой терапии для каждого ребенка мы обсуждаем на консилиуме. Если решение положительное, дети получают ее благодаря финансовой поддержке благотворительных фондов. Но дети, проживающие в Петербурге, уже получают протонную терапию по квоте. Знаю, что и в других регионах стараются выделять на это финансирование. Мы ведь хотим в дальнейшем видеть здоровую популяцию детей.
— Можно ли сказать, что привычные химиотерапия и лучевая терапия в связи с появлением новых методик отходят на второй план?
— Нет, пока еще нельзя. Но мы совершенствуем методы и подходы к лечению.
Например, если раньше вопрос о высокодозной химиотерапии для каких-то групп пациентов не обсуждался, то сейчас это становится актуальным — мы получаем хорошие результаты.
Важно понимать, что новые методы лечения и новые препараты не универсальны. Но информация о них расходится быстро, и родители сразу спрашивают, можно ли применить это для их малыша. В таких случаях мы с родителями беседуем, рассказываем о лечении, пытаемся добиться полного понимания.
Сейчас разрабатывается много препаратов со сниженной токсичностью, с улучшенной формой доставки. Но для некоторых заболеваний, к сожалению, лечение остается таким же, каким оно было с момента утверждения протоколов лечения, доказавших свою эффективность — нет значимых прорывов в лечении. Остеосаркома, саркома Юинга — пока ранее достигнутые результаты не удается превзойти.
— Существуют ли профилактические средства, позволяющие снизить токсичность препаратов? Насколько эффективно они работают?
— Мы понимаем, что неблагоприятное воздействие на организм всё равно будет, это неизбежно. Но есть формы препаратов, которые имеют лучшую переносимость, появляются новые возможности профилактики некоторых острых и отдаленных появлений токсичности (антидоты, методы сопроводительной терапии). Если мы знаем, на какой орган или систему противоопухолевый препарат имеет наибольшее воздействие, то мы можем использовать методы профилактики.
Сейчас широко обсуждается ототоксичность препаратов платины— дети могут впоследствии терять слух. Зачастую такое осложнение связано с генетической предрасположенностью, повышающей эти риски. Но разрабатываются препараты, при введении которых на фоне терапии препаратами платины ототоксичность может быть снижена. Точно так же появляются новые возможности профилактики токсичности и в отношении других жизненно-важных органов.
Другая очень актуальная проблема — сохранение фертильности. Раньше, проводя лечение, мы понимали, что у части пациентов неизбежно будут гормональные нарушения, бесплодие, но не могли кардинально изменить это. Теперь мы можем использовать методы репродуктивных технологий, позволяющие сохранить репродуктивное здоровье, и если нам удастся справиться с основным заболеванием, наши пациенты смогут иметь достойное качество жизни.
— Какие методики вы при этом используете?
— Девочкам можно использовать метод криоконсервации ткани яичников. У мальчишек всё еще проще — доступна криоконсервация спермы. Мы предлагаем эту возможность подросткам до начала лечения.
Стараемся эти вопросы поднимать, если, в силу своего заболевания, мальчик или девочка получат очень интенсивное лечение, что с высокой вероятностью может привести к бесплодию и гормональным нарушениям. При нарушенном гормональном фоне повышаются риски возникновения множества других проблем со здоровьем.
К сожалению, такие программы пока не имеют государственного финансирования, даже за рубежом эти методики не входят в стандарты оказания медицинской помощи. Тем не менее, это не повод отказываться от возможности сохранить полноценное качество жизни после выздоровления от онкологического заболевания. Это же так важно.
Отделение химиотерапии онкогематологических заболеваний и трансплантации костного мозга для детей; фото с сайта www.almazovcentre.ru
— Это метод, позволяющий повреждать опухолевую ткань с минимальным воздействием на окружающие здоровые ткани и жизненно важные органы. Это снижает риски нейрокогнитивных нарушений у детей раннего возраста, вторичных опухолей. И переносимость такой терапии лучше. Есть локализации опухолей, при которых она абсолютно обязательна, например, если опухоль находится в зоне перекреста зрительных нервов, когда есть риск потери зрения. Примеров много.
— Этот вид лечения уже доступен в России?
— Он стал доступен год назад в МИБС (Медицинский институт имени Березина Сергея), но пока еще не для всех регионов РФ он бесплатный. Вопрос о необходимости протонной лучевой терапии для каждого ребенка мы обсуждаем на консилиуме. Если решение положительное, дети получают ее благодаря финансовой поддержке благотворительных фондов. Но дети, проживающие в Петербурге, уже получают протонную терапию по квоте. Знаю, что и в других регионах стараются выделять на это финансирование. Мы ведь хотим в дальнейшем видеть здоровую популяцию детей.
— Можно ли сказать, что привычные химиотерапия и лучевая терапия в связи с появлением новых методик отходят на второй план?
— Нет, пока еще нельзя. Но мы совершенствуем методы и подходы к лечению.
Например, если раньше вопрос о высокодозной химиотерапии для каких-то групп пациентов не обсуждался, то сейчас это становится актуальным — мы получаем хорошие результаты.
Важно понимать, что новые методы лечения и новые препараты не универсальны. Но информация о них расходится быстро, и родители сразу спрашивают, можно ли применить это для их малыша. В таких случаях мы с родителями беседуем, рассказываем о лечении, пытаемся добиться полного понимания.
Сейчас разрабатывается много препаратов со сниженной токсичностью, с улучшенной формой доставки. Но для некоторых заболеваний, к сожалению, лечение остается таким же, каким оно было с момента утверждения протоколов лечения, доказавших свою эффективность — нет значимых прорывов в лечении. Остеосаркома, саркома Юинга — пока ранее достигнутые результаты не удается превзойти.
— Существуют ли профилактические средства, позволяющие снизить токсичность препаратов? Насколько эффективно они работают?
— Мы понимаем, что неблагоприятное воздействие на организм всё равно будет, это неизбежно. Но есть формы препаратов, которые имеют лучшую переносимость, появляются новые возможности профилактики некоторых острых и отдаленных появлений токсичности (антидоты, методы сопроводительной терапии). Если мы знаем, на какой орган или систему противоопухолевый препарат имеет наибольшее воздействие, то мы можем использовать методы профилактики.
Сейчас широко обсуждается ототоксичность препаратов платины— дети могут впоследствии терять слух. Зачастую такое осложнение связано с генетической предрасположенностью, повышающей эти риски. Но разрабатываются препараты, при введении которых на фоне терапии препаратами платины ототоксичность может быть снижена. Точно так же появляются новые возможности профилактики токсичности и в отношении других жизненно-важных органов.
Другая очень актуальная проблема — сохранение фертильности. Раньше, проводя лечение, мы понимали, что у части пациентов неизбежно будут гормональные нарушения, бесплодие, но не могли кардинально изменить это. Теперь мы можем использовать методы репродуктивных технологий, позволяющие сохранить репродуктивное здоровье, и если нам удастся справиться с основным заболеванием, наши пациенты смогут иметь достойное качество жизни.
— Какие методики вы при этом используете?
— Девочкам можно использовать метод криоконсервации ткани яичников. У мальчишек всё еще проще — доступна криоконсервация спермы. Мы предлагаем эту возможность подросткам до начала лечения.
Стараемся эти вопросы поднимать, если, в силу своего заболевания, мальчик или девочка получат очень интенсивное лечение, что с высокой вероятностью может привести к бесплодию и гормональным нарушениям. При нарушенном гормональном фоне повышаются риски возникновения множества других проблем со здоровьем.
К сожалению, такие программы пока не имеют государственного финансирования, даже за рубежом эти методики не входят в стандарты оказания медицинской помощи. Тем не менее, это не повод отказываться от возможности сохранить полноценное качество жизни после выздоровления от онкологического заболевания. Это же так важно.
Отделение химиотерапии онкогематологических заболеваний и трансплантации костного мозга для детей; фото с сайта www.almazovcentre.ru
— Пациентов какого возраста у вас больше?
— В нашем отделении помощь оказывается детишкам от 0 до 18 лет. С опухолями костей больше подростков, с опухолями ЦНС — малышей. Бывает, одни малявочки в отделении, а потом всё может быстро измениться. Наше отделение не разделено по возрастам, и в этом есть определенный плюс: дети дружат, большой за маленьким присмотрит. Педиатры любят детей, какого возраста — не так важно, просто возраст будет определять стиль общения. К подросткам требуется более осознанный подход, а с малышком нужно играть, и сам столько позитивных эмоций получаешь сразу же. Но на самом деле малыши — это тяжелая категория детей: они тебе не пожалуются, где болит, не покажут. Попробуй узнай причину беспокойства.
— Подростки, наверно, сложные вопросы о жизни и здоровье задают?
— Может быть, они руководствуются принципом «меньше знаешь — крепче спишь», но задают такие вопросы нечасто. А может, чаще спрашивают маму, чем врача. Но с ними, в основном, легко, они контактные. Возможно, нам просто везет, но нам действительно хорошие ребята попадаются — общительные, активные, жизнелюбивые. Все, как правило, борются вместе с тобой. Вопросов, конечно, много задают: о действии препаратов, осложнениях; результаты анализа крови подробно узнают. Но говорить с ними о жизни, слава Богу, не случалось. У нас есть такие подростки, которые одни лежат, принимают решения сами, согласия подписывают. Желание жить всегда побеждает, они всё переносят с достоинством. Пример надо с них брать — сильнейшие люди. Я знаю, что есть случаи, когда и от лечения отказываются, и рекомендации не соблюдают, но нас Бог миловал — не случалось.
— Некоторые дети даже во время тяжелого лечения продолжают активно учиться и даже сдавать экзамены. Как вы к этому относитесь?
— Наверно, это такая защита для родителей: маме кажется, что если ребенок будет учиться и экзамены сдавать, то с болезнью тоже справимся. Мы никаким образом не влияем на учебный процесс. Есть силы и желание продолжать обучение — мы «за»! Бывают медицинские противопоказания, но на короткие периоды. Я не могу сказать, что обучение как-то утяжеляет переносимость лечения, скорее, наоборот, позволяет отвлечься.
— К вам на отделение часто приходят волонтеры?
— Постоянно! И дети их очень ждут, всегда рассказывают, что они вместе с ними делали на мастер-классах. Сколько у нас уже подарков и сувениров! Часто дарят свои поделки, это всегда очень трогательно!
— Всегда удается поладить с пациентами?
— Найти подход к ребенку не так просто. Ужасно переживаешь, когда нет полного контакта. Установить его крайне необходимо, особенно если лечение длительное. В зависимости от возраста, проявление доверия разное: малыш попросится к тебе на ручки – значит, признал, самолетиком будем летать; а подросток секретом или переживаниями поделится. Счастливые мы — с детьми работаем, это огромная радость! Они украшают нашу жизнь и наполняют ее смыслом. Вот бы только не болели!
Беседовала Нина Фрейман.
— В нашем отделении помощь оказывается детишкам от 0 до 18 лет. С опухолями костей больше подростков, с опухолями ЦНС — малышей. Бывает, одни малявочки в отделении, а потом всё может быстро измениться. Наше отделение не разделено по возрастам, и в этом есть определенный плюс: дети дружат, большой за маленьким присмотрит. Педиатры любят детей, какого возраста — не так важно, просто возраст будет определять стиль общения. К подросткам требуется более осознанный подход, а с малышком нужно играть, и сам столько позитивных эмоций получаешь сразу же. Но на самом деле малыши — это тяжелая категория детей: они тебе не пожалуются, где болит, не покажут. Попробуй узнай причину беспокойства.
— Подростки, наверно, сложные вопросы о жизни и здоровье задают?
— Может быть, они руководствуются принципом «меньше знаешь — крепче спишь», но задают такие вопросы нечасто. А может, чаще спрашивают маму, чем врача. Но с ними, в основном, легко, они контактные. Возможно, нам просто везет, но нам действительно хорошие ребята попадаются — общительные, активные, жизнелюбивые. Все, как правило, борются вместе с тобой. Вопросов, конечно, много задают: о действии препаратов, осложнениях; результаты анализа крови подробно узнают. Но говорить с ними о жизни, слава Богу, не случалось. У нас есть такие подростки, которые одни лежат, принимают решения сами, согласия подписывают. Желание жить всегда побеждает, они всё переносят с достоинством. Пример надо с них брать — сильнейшие люди. Я знаю, что есть случаи, когда и от лечения отказываются, и рекомендации не соблюдают, но нас Бог миловал — не случалось.
— Некоторые дети даже во время тяжелого лечения продолжают активно учиться и даже сдавать экзамены. Как вы к этому относитесь?
— Наверно, это такая защита для родителей: маме кажется, что если ребенок будет учиться и экзамены сдавать, то с болезнью тоже справимся. Мы никаким образом не влияем на учебный процесс. Есть силы и желание продолжать обучение — мы «за»! Бывают медицинские противопоказания, но на короткие периоды. Я не могу сказать, что обучение как-то утяжеляет переносимость лечения, скорее, наоборот, позволяет отвлечься.
— К вам на отделение часто приходят волонтеры?
— Постоянно! И дети их очень ждут, всегда рассказывают, что они вместе с ними делали на мастер-классах. Сколько у нас уже подарков и сувениров! Часто дарят свои поделки, это всегда очень трогательно!
— Всегда удается поладить с пациентами?
— Найти подход к ребенку не так просто. Ужасно переживаешь, когда нет полного контакта. Установить его крайне необходимо, особенно если лечение длительное. В зависимости от возраста, проявление доверия разное: малыш попросится к тебе на ручки – значит, признал, самолетиком будем летать; а подросток секретом или переживаниями поделится. Счастливые мы — с детьми работаем, это огромная радость! Они украшают нашу жизнь и наполняют ее смыслом. Вот бы только не болели!
Беседовала Нина Фрейман.
Отделение химиотерапии
Детский лечебно-реабилитационный комплекс

«В больнице я поняла, насколько нужна и важна работа медицинского персонала»
В семье Кокаревых двое детей — сестры-близнецы Юля и Аня. В два года Юля заболела: рабдомиосаркома мягких тканей. Боль, тяготы лечения, расставание с любимой сестрой — Юля прошла через все это с невероятной для ребенка стойкостью. Когда девочкам было семь лет, они уже пели вместе с Юрием Шевчуком на благотворительном концерте, чтобы помочь другим детям победить болезнь.
Аня и Юля (справа) Кокаревы
Сегодня сестрам по 15, они по-прежнему вместе поют, играют в четыре руки на фортепиано, всерьез интересуются медициной, точными науками и помогают своей маме, Татьяне. Она после Юлиной болезни стала медсестрой и теперь руководит целым волонтерским движением.
Юлина болезнь оказалась для Кокаревых не единственным испытанием: выяснилось, что лечение девочки будет стоить очень дорого.
Семья живет во Всеволожске, прописка областная, а за помощью пришлось обратиться в Петербург, в 31-ю городскую больницу — заболевание сложное, в обычной больнице с таким не справятся. К счастью, все расходы взял на себя фонд AdVita.
Врачи Юлину маму, Татьяну, не обнадеживали — заболевание тяжелое, а тут еще осложнения. Другие мамы пугали, рассказывая, что химиотерапия отбрасывает детей в развитии. А вот волонтеры фонда (штата сотрудников тогда еще не было) помогали информацией, советами, поддерживали, как могли.
«Можно было задать любой вопрос и получить ответ. Моей задачей оставался уход за ребенком, надо было просто слушать назначения врача», — вспоминает Татьяна.
Семья живет во Всеволожске, прописка областная, а за помощью пришлось обратиться в Петербург, в 31-ю городскую больницу — заболевание сложное, в обычной больнице с таким не справятся. К счастью, все расходы взял на себя фонд AdVita.
Врачи Юлину маму, Татьяну, не обнадеживали — заболевание тяжелое, а тут еще осложнения. Другие мамы пугали, рассказывая, что химиотерапия отбрасывает детей в развитии. А вот волонтеры фонда (штата сотрудников тогда еще не было) помогали информацией, советами, поддерживали, как могли.
«Можно было задать любой вопрос и получить ответ. Моей задачей оставался уход за ребенком, надо было просто слушать назначения врача», — вспоминает Татьяна.

Юля держалась молодцом. Никакого регресса в развитии у нее не произошло: в два года она уже вовсю собирала довольно сложные пазлы. Узнав об этом, волонтеры стали приносить все новые и новые наборы.
Многие откликались, хотели хоть как-то помочь. Особенно запомнилась Татьяне пожилая женщина, которая пешком пришла на Крестовский остров, где раньше располагалась 31-я больница, от метро «Чкаловская» — принесла немного денег и куклу с длинными волосами. Сказала: «Привезла ее когда-то из Германии. У меня сыновья, у них тоже сыновья, а у вас девочка. Пожалуйста, возьмите!» Теперь этот подарок — семейная реликвия, как и игрушечный кот Васька: узнав, что Юля мечтает о коте, волонтеры кинули клич и собрали так много игрушек, что пришлось устраивать настоящий кастинг.
Когда Юля поправилась, с отделения они с мамой «удирали так, что даже тапки забыли» — хотелось поскорее вернуться домой. Но ремиссия продлилась недолго.
«Тогда я уже понимала, что такое "онкологическая настороженность", при каждом купании осматривала Юлю, проверяла, не появилась ли какая-то сыпь. И однажды, проводя пальцем по шву, который остался у нее после операции, нащупала шарик сантиметр на сантиметр», — говорит Татьяна. Болезнь вернулась.
Оказаться в больнице во второй раз было еще тяжелее. Юля уже многое понимала, стала спрашивать: почему некоторые дети перестают приходить в игровую? Куда они делись, почему не вернулись? Отвечать на эти вопросы было страшно. Но именно Юля больше всех поддерживала маму, повторяя, что обязательно поправится и вернется к Ане.
Многие откликались, хотели хоть как-то помочь. Особенно запомнилась Татьяне пожилая женщина, которая пешком пришла на Крестовский остров, где раньше располагалась 31-я больница, от метро «Чкаловская» — принесла немного денег и куклу с длинными волосами. Сказала: «Привезла ее когда-то из Германии. У меня сыновья, у них тоже сыновья, а у вас девочка. Пожалуйста, возьмите!» Теперь этот подарок — семейная реликвия, как и игрушечный кот Васька: узнав, что Юля мечтает о коте, волонтеры кинули клич и собрали так много игрушек, что пришлось устраивать настоящий кастинг.
Когда Юля поправилась, с отделения они с мамой «удирали так, что даже тапки забыли» — хотелось поскорее вернуться домой. Но ремиссия продлилась недолго.
«Тогда я уже понимала, что такое "онкологическая настороженность", при каждом купании осматривала Юлю, проверяла, не появилась ли какая-то сыпь. И однажды, проводя пальцем по шву, который остался у нее после операции, нащупала шарик сантиметр на сантиметр», — говорит Татьяна. Болезнь вернулась.
Оказаться в больнице во второй раз было еще тяжелее. Юля уже многое понимала, стала спрашивать: почему некоторые дети перестают приходить в игровую? Куда они делись, почему не вернулись? Отвечать на эти вопросы было страшно. Но именно Юля больше всех поддерживала маму, повторяя, что обязательно поправится и вернется к Ане.

Аня и Юля (слева) Кокаревы
Связь близнецов с возрастом стала еще крепче, разлука переносилась еще тяжелее. Когда Аня приехала к Юле в больницу, вокруг нее собрались дети со всего отделения — стали гладить ее длинные волосы. Сами они лишились волос во время лечения. Позже, когда все самое страшное будет позади, «обычные» дети будут удивляться Юлиной короткой прическе, спрашивать: «Ты мальчик или девочка?». А она спокойно ответит: «Сейчас могу быть мальчиком, потом смогу быть девочкой».
В три года Юля училась превозмогать слабость, строго следовать расписанию, находить общий язык с врачами и медсестрами, подолгу лежать без движения, чтобы не пришлось делать общий наркоз перед лучевой терапией и ПЭТ КТ. Училась радоваться простым вещам, например, когда в тридцатиградусный мороз вдруг приезжает бабушка с сырниками.
И Татьяна многому училась тоже. «В больнице я поняла, насколько нужна и важна работа медицинского персонала. Познакомилась со всеми медсестрами, посмотрела на эту работу поближе», — говорит она. И вспоминает, как мечтала после девятого класса поступить в медучилище, даже сдала экзамены, но, побывав в больнице, решила, что такая работа не для нее. В результате Татьяна выучилась на продавца и стала работать по специальности. Работу любила. Но после пребывания в 31-й больнице поняла, что детские мечты были не просто мечтами.
Вскоре она узнала, что Всеволожской клинической межрайонной больнице нужен сотрудник в лабораторию, и устроилась на это место. Стала много читать, связываться с поставщиками расходного материала, наладила связь с медицинским персоналом стационара и поликлиники. Никто даже не догадывался, что у активной новой сотрудницы нет медицинского образования. И Татьяна решила его получить — сдала экзамены, написала диктант, и вместе с подругой поступила в Ленинградский областной медицинский техникум.
«Мы там были самые старенькие, но не могли подкачать, — улыбается она. — К учебе я готовилась по ночам, потому что работала до 19 часов, еще надо было девочек на занятия отвести — они ходили в первый класс, на хор. Пока они пели, я писала конспект на батарее».
Татьяна получила красный диплом и предложение работать в Военно-медицинской академии, но решила остаться в родном Всеволожске, где гораздо больше нужны хорошие специалисты. Теперь она работает процедурной медицинской сестрой в детской поликлинике. В прошлом году выиграла конкурс и стала лучшей медицинской сестрой педиатрического отделения по мнению родителей.
В три года Юля училась превозмогать слабость, строго следовать расписанию, находить общий язык с врачами и медсестрами, подолгу лежать без движения, чтобы не пришлось делать общий наркоз перед лучевой терапией и ПЭТ КТ. Училась радоваться простым вещам, например, когда в тридцатиградусный мороз вдруг приезжает бабушка с сырниками.
И Татьяна многому училась тоже. «В больнице я поняла, насколько нужна и важна работа медицинского персонала. Познакомилась со всеми медсестрами, посмотрела на эту работу поближе», — говорит она. И вспоминает, как мечтала после девятого класса поступить в медучилище, даже сдала экзамены, но, побывав в больнице, решила, что такая работа не для нее. В результате Татьяна выучилась на продавца и стала работать по специальности. Работу любила. Но после пребывания в 31-й больнице поняла, что детские мечты были не просто мечтами.
Вскоре она узнала, что Всеволожской клинической межрайонной больнице нужен сотрудник в лабораторию, и устроилась на это место. Стала много читать, связываться с поставщиками расходного материала, наладила связь с медицинским персоналом стационара и поликлиники. Никто даже не догадывался, что у активной новой сотрудницы нет медицинского образования. И Татьяна решила его получить — сдала экзамены, написала диктант, и вместе с подругой поступила в Ленинградский областной медицинский техникум.
«Мы там были самые старенькие, но не могли подкачать, — улыбается она. — К учебе я готовилась по ночам, потому что работала до 19 часов, еще надо было девочек на занятия отвести — они ходили в первый класс, на хор. Пока они пели, я писала конспект на батарее».
Татьяна получила красный диплом и предложение работать в Военно-медицинской академии, но решила остаться в родном Всеволожске, где гораздо больше нужны хорошие специалисты. Теперь она работает процедурной медицинской сестрой в детской поликлинике. В прошлом году выиграла конкурс и стала лучшей медицинской сестрой педиатрического отделения по мнению родителей.

Мама Татьяна и Аня
Татьяна по собственному ребенку знает, насколько тяжело маленьким детям даются медицинские процедуры. Она делает все возможное, чтобы забор крови и прочие манипуляции не вызывали страха и боли. Тем, кто проходит серьезное лечение, дарит маленькие подарки, конфеты. Находит и помогает коллегам найти общий язык с мамами пациентов, рассказывает и подсказывает им, к какому специалисту с каким вопросом обратиться. Может выйти на работу в выходные, часто приходит до начала рабочего дня, чтобы взять анализы у тех, кому не досталось номерка. В родном Всеволожске ее узнают на улицах и называют Доброй феей.
Уже четвертый год Татьяна преподает сестринское дело в том же училище, которое окончила сама. Недавно она еще и возглавила движение «Волонтеры-медики». Поначалу записываться в него студенты не спешили. Тогда Татьяна устроила открытую встречу и рассказала их с Юлей историю — как дочка заболела, через что они прошли, и как им самим помогали волонтеры. И тогда списки желающих стали пополняться.
«Волонтеры-медики» помогают персоналу в различных медицинских учреждениях, занимаются профориентацией школьников, участвуют в ярмарках профессий, рассказывают детям о социально значимых заболеваниях, таких, как ВИЧ и туберкулез. Недавно ребята под руководством Татьяны заняли первое место на конкурсе роликов о профилактике ВИЧ-инфекции.
«Они видят профессию с разных сторон, могут выбрать, чем заниматься дальше», — поясняет Татьяна. «Волонтеры-медики» участвовали в благотворительной акции AdVita «Шародарики» — расписывали елочные игрушки в пользу подопечных фонда. Теперь в планах более плотное сотрудничество.
«Мне очень хотелось перенять эстафету добра. Теперь многие у нас знают о фонде и хотят помочь», — поясняет Татьяна.
Уже четвертый год Татьяна преподает сестринское дело в том же училище, которое окончила сама. Недавно она еще и возглавила движение «Волонтеры-медики». Поначалу записываться в него студенты не спешили. Тогда Татьяна устроила открытую встречу и рассказала их с Юлей историю — как дочка заболела, через что они прошли, и как им самим помогали волонтеры. И тогда списки желающих стали пополняться.
«Волонтеры-медики» помогают персоналу в различных медицинских учреждениях, занимаются профориентацией школьников, участвуют в ярмарках профессий, рассказывают детям о социально значимых заболеваниях, таких, как ВИЧ и туберкулез. Недавно ребята под руководством Татьяны заняли первое место на конкурсе роликов о профилактике ВИЧ-инфекции.
«Они видят профессию с разных сторон, могут выбрать, чем заниматься дальше», — поясняет Татьяна. «Волонтеры-медики» участвовали в благотворительной акции AdVita «Шародарики» — расписывали елочные игрушки в пользу подопечных фонда. Теперь в планах более плотное сотрудничество.
«Мне очень хотелось перенять эстафету добра. Теперь многие у нас знают о фонде и хотят помочь», — поясняет Татьяна.

Сестры и Юрий ШЕвчук
Юля и Аня помогают маме, как могут. Юля, например, недавно выступила перед начинающими волонтерами, рассказала, как когда-то волонтеры помогли ей и ее семье, как сами они с сестрой пели с Юрием Шевчуком на благотворительном концерте на сцене Михайловского театра.
«Там было очень много детей, которые тоже болели, выздоровели и выступали с известными музыкантами, — вспоминает Юля. — Меня очень обрадовало, что мы смогли поучаствовать в сборе денег, чтобы помочь открыть больницу для детей, которые сейчас болеют. Только в середине песни поняла, что в зале сидят несколько тысяч человек, что все смотрят на меня, а я что-то пою».
Музыка в жизни Юли и Ани по-прежнему играет важную роль. Обе поют в хоре, играют на фортепиано в четыре руки. Как у пианисток у них есть не только поклонники, но и последователи — многие во Всеволожске вслед за сестрами Кокаревыми решили создать собственные семейные ансамбли.
Папа, человек творческий, еще в детстве привил дочкам любовь к рок-музыке. Теперь учит Юлю играть на гитаре.
«Очень радуюсь, когда получается сыграть песню, которую я слушаю в телефоне. Стараюсь и сама что-то придумывать, — говорит Юля. — Что-то показывает папа, что-то мы можем вместе сыграть — у нас две гитары. Хотим вместе песню записать».
«Там было очень много детей, которые тоже болели, выздоровели и выступали с известными музыкантами, — вспоминает Юля. — Меня очень обрадовало, что мы смогли поучаствовать в сборе денег, чтобы помочь открыть больницу для детей, которые сейчас болеют. Только в середине песни поняла, что в зале сидят несколько тысяч человек, что все смотрят на меня, а я что-то пою».
Музыка в жизни Юли и Ани по-прежнему играет важную роль. Обе поют в хоре, играют на фортепиано в четыре руки. Как у пианисток у них есть не только поклонники, но и последователи — многие во Всеволожске вслед за сестрами Кокаревыми решили создать собственные семейные ансамбли.
Папа, человек творческий, еще в детстве привил дочкам любовь к рок-музыке. Теперь учит Юлю играть на гитаре.
«Очень радуюсь, когда получается сыграть песню, которую я слушаю в телефоне. Стараюсь и сама что-то придумывать, — говорит Юля. — Что-то показывает папа, что-то мы можем вместе сыграть — у нас две гитары. Хотим вместе песню записать».

Юлия Кокарева
С будущей профессией Юля пока не определилась, но, помимо музыки, ей нравятся точные науки — математика, физика, химия.
«Учусь в химико-биологической параллели, потому что мне очень нравится химия. Выиграла в школьной олимпиаде, а в муниципальной не хватило всего полтора балла. Учителя хотят меня перевести в физмат в десятом классе», — рассказывает Юля.
Аня мечтает пойти в медицину и тоже помогает маме, участвует в лекциях, которые та организует. Татьяна радуется, что дочери поддерживают ее начинания. Во-первых, когда уходишь на работу в 6.40 утра, а возвращаешься в 7 вечера, любая возможность побыть вместе с дочками бесценна. А во-вторых и в-главных, вспоминается все та же «эстафета добра».
«Пойдут в институт, может, откроют свое волонтерское отделение, — говорит Татьяна. — Волонтеры нужны везде».
Беседовала Нина Фрейман.
ЧИТАЙТЕ ТАКЖЕ
«Учусь в химико-биологической параллели, потому что мне очень нравится химия. Выиграла в школьной олимпиаде, а в муниципальной не хватило всего полтора балла. Учителя хотят меня перевести в физмат в десятом классе», — рассказывает Юля.
Аня мечтает пойти в медицину и тоже помогает маме, участвует в лекциях, которые та организует. Татьяна радуется, что дочери поддерживают ее начинания. Во-первых, когда уходишь на работу в 6.40 утра, а возвращаешься в 7 вечера, любая возможность побыть вместе с дочками бесценна. А во-вторых и в-главных, вспоминается все та же «эстафета добра».
«Пойдут в институт, может, откроют свое волонтерское отделение, — говорит Татьяна. — Волонтеры нужны везде».
Беседовала Нина Фрейман.
ЧИТАЙТЕ ТАКЖЕ
Про людей, которые помогают и которым помогают
ПОБЕДИТЬ РАК
Здесь мы собрали экспертные мнения, составили информационные справки и постарались простым языком рассказать о сложных вещах. О том, что нас действительно волнует. И мы будем рады, если это окажется полезным для читателей. И начнем с вопросов, которые возникают у людей, столкнувшихся с этой бедой: как лечат рак; почему лечение так дорого; куда исчезают деньги и лекарства, выделенные государством; какую роль в лечении играют благотворительные фонды.
В материале использованы фотографии, предоставленные фондом AdVita, а также фото из открытых источников.